Qu'est-ce que l'impétigo?
L'impétigo est courant aigu superficiel bactérien peau infection (pyoderma) Caractérisé par pustules et la gale couleur miel érosions («plaies scolaires»).
Le terme impétiginisation Il est utilisé pour l'infection superficielle secondaire d'une plaie ou d'une autre affection cutanée. L'impétigo ulcéré est appelé ecthyma.
Qu'est-ce qui cause l'impétigo?
L'impétigo est généralement causé par Staphylococcus aureus. Ne pas-bulleux L'impétigo peut également être causé par deshémolytique streptocoqueStreptococcus pyogenes)
Impétigo non cloquant
Dans l'impétigo non bulleux, les staphylocoques et les streptocoques envahissent un site mineur. traumatisme où les protéines exposées le permettent les bactéries adhérer.
Ecthyma
L'ecthyma est généralement dû à Streptococcus pyogenes, mais la co-infection avec Staphylococcus aureus cela peut arriver.
Impétigo cloquant
L'impétigo cloquant est dû à une peau de staphylocoque toxines (exfoliatina A - D), quel objectif desmoglein 1 (un desmosomal accession glycoprotéine) et diviser le superficiel épiderme à travers de couche granuleuse. Aucun traumatisme n'est nécessaire, car les bactéries peuvent infecter la peau intacte.
Qui a l'impétigo?
L'impétigo est plus fréquent chez les enfants (en particulier les enfants), mais il peut également affecter les adultes s'ils ont une faible immunité aux bactéries. Ce prédominant Dans le monde entier. L'apparition maximale se produit pendant l'été et est plus fréquente dans les pays en développement.
Les facteurs suivants prédisposer à l'impétigo
- Un sujet eczéma
- Gale
- Traumatisme cutané: varicelle, piqûre d'insecte, abrasion, lacération, brûlure thermique, dermatiteplaie chirurgicale
Quelles sont les caractéristiques cliniques de l'impétigo?
Primaire l'impétigo affecte principalement les zones exposées telles que le visage et les mains, mais peut également affecter le tronc, périnée et d'autres endroits sur le corps. Présente avec des cultures irrégulières simples ou multiples avec une surface irritable assiettes. Ceux-ci se propagent en guérissant, formant Annuler ou arquée Blessures
Bien que de nombreux enfants vont bien autrement, lymphadénopathieBénin fièvre et malaise cela peut arriver.
Impétigo non cloquant
L'impétigo non cloquant commence comme une rose entacher qui évolue vers un vésicule ou pustule puis en érosions en croûte. L'impétigo non traité disparaît généralement en 2 à 4 semaines sans laisser de cicatrices.
Ecthyma
L'ecthyma commence comme un impétigo non cloquant, mais se développe en une perforation. nécrotique ulcère qui guérit lentement, laissant une cicatrice.
Impétigo cloquant
Impétigo cloquant présente de petits vésicules qui évoluent en mou transparent bullas. Guérit sans laisser de cicatrices.
Impétigo
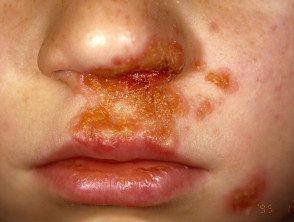
Impétigo
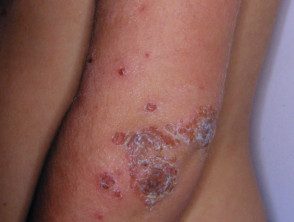
Impétigo
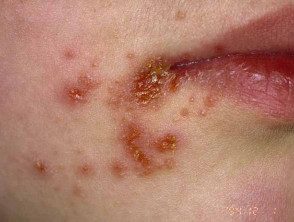
Impétigo
Voir plus d'images d'impétigo.
Complications impétigo
Tissu doux infection
Les bactéries qui causent l'impétigo peuvent devenir envahisseur, ce qui conduit à la cellulite et lymphangite; subséquent bactériémie pourrait entraîner ostéomyélite, septique arthrite ou une pneumonie
Peau échaudée staphylococcique syndrome
Chez les nourrissons de moins de six ans ou les adultes rénal insuffisance, situé L'impétigo cloquant dû à des sérotypes staphylococciques spécifiques peut conduire à un enfant malade généralisé Syndrome de peau échaudée staphylococcique (SSSS). Superficiel croûte puis tendre cutané dénudation sur le visage, des pompeset ailleurs, elle est due à l'exfoliatine / épidermolysine circulante, plutôt qu'à une infection cutanée directe. Ne laisse aucune cicatrice.
Toxique syndrome de choc
Le syndrome de choc toxique est rare et rarement précédé d'impétigo. Cela provoque de la fièvre diffuser érythémateux puis s'écaillant éruption, hypotension et l'implication d'autres organes.
Glomérulonéphrite post-streptococcique
L'infection streptococcique du groupe A peut rarement conduire à une glomérulonéphrite aiguë post-streptococcique 3 à 6 semaines après l'infection cutanée. Associé à l'anti-DNase B et à l'antistreptolysine O (ASO) des anticorps.
Rhumatisme articulaire aigu
Les infections cutanées streptococciques du groupe A ont rarement été associées à des cas de fièvre rhumatismale et de cardiopathie rhumatismale. On pense que cela se produit parce que les souches de streptocoques du groupe A généralement présentes sur la peau se sont déplacées vers la gorge (le site le plus courant d'infection associée au rhumatisme articulaire aigu).
Comment l'impétigo est-il diagnostiqué?
L'impétigo est généralement diagnostiqué cliniquement, mais peut être confirmé par des prélèvements bactériens envoyés pour microscopie (Des cocci à Gram positif sont observés), culture et la sensibilité.
Une numération globulaire peut révéler neutrophiles leucocytose lorsque l'impétigo est élargi.
Peau biopsie C'est rarement nécessaire. Les histologique Les caractéristiques de l'impétigo sont caractéristiques.
Impétigo non cloquant
- Cocci à Gram positif
- Intraépidermique neutrophile pustules
- Dense inflammatoire infiltrer en haut derme
Impétigo cloquant
- Séparer à travers la couche granulaire de l'épiderme sans inflammation ou des bactéries
- Acantolytique cellules
- Infiltrat inflammatoire minimal dans le derme supérieur
- Il ressemble à pemphigus foliaceus
Ecthyma
- Peau pleine épaisseur ulcération
- La coloration de Gram montre des cocci dans le derme
Quel est le traitement de l'impétigo?
Les étapes suivantes sont utilisées pour traiter l'impétigo. [1,2].
- Nettoyer la plaie; utiliser des trempages humides pour retirer délicatement les croûtes.
- Appliquer un antiseptique 2 à 3 fois par jour pendant cinq jours (povidone iodée, peroxyde d'hydrogène à 1% crème, chlorhexidine, superoxydée Solution et autres).
- Couvrez les zones touchées.
-
Les antibiotiques oraux sont recommandés si:
-
- Les symptômes sont importants ou sévères (fièvre, malaise)
- Il y a plus de trois blessés.
- Le risque de complications est élevé.
- L'infection ne se résout pas ou est peu susceptible de se résoudre.
Les antibiotiques oraux appropriés en Nouvelle-Zélande sont la flucloxacilline 500 mg quatre fois par jour pendant 5 jours (dose adulte), et en cas de allergie ou résistance bactérienne, triméthoprime + sulfaméthoxazole 960 mg, deux fois par jour, pendant cinq jours (dose adulte), érythromycine 800 mg deux fois par jour pendant 5 jours, ou céphalexine 1 g deux fois par jour pendant 5 jours [2].
En Nouvelle-Zélande, antibiotique. pommade (acide fusidique, mupirocine ou rétapamuline) n'est pas recommandé en raison du risque de développer une résistance bactérienne et une dermatite de contact allergique.
Pour prévenir réapparition:
- Traiter transporteur sites: appliquer une pommade antiseptique sur les narines
- Laver quotidiennement avec du savon antibactérien ou tremper dans un bain d'eau de Javel
- Couper clou et gardez vos mains propres
- Identifiez et traitez la source de la réinfection, généralement une autre personne infectée ou un autre porteur à domicile.
Pour réduire le risque de transmettre l'infection à une autre personne:
- Évitez les contacts étroits avec les autres.
- Les enfants doivent être tenus à l'écart de l'école jusqu'à ce que les croûtes soient sèches ou pendant 24 heures après le début des antibiotiques oraux.
- Utilisez des serviettes et des flanelles séparées
- Changez et lavez les vêtements et les vêtements tous les jours.
