Introdução
A introdução de Câncer terapias e imunoterapia revolucionou o gerenciamento e previsão do metastático melanoma, melhorando significativamente as taxas de resposta a medicamentos e a sobrevida livre de doença.
Esses medicamentos estão associados a uma variedade de efeitos adversos e cutâneo As toxicidades são as mais frequentemente observadas.
Metástase de melanoma
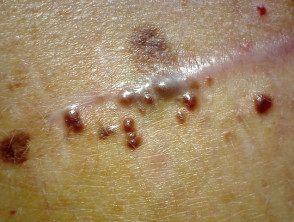
Cutâneo

Subcutâneo
Linfático
O que são terapias direcionadas?
Terapias direcionadas (BRAF Inibidores e inibidores da MEK) são medicamentos para tratar BRAFmelanoma metastático mutante. Ativando mutações no BRAF gene estão presentes em 50-70% de melanomas. O mais comum mutação ocorre na posição 600, em que a valina (V) é substituída pelo ácido glutâmico (E) (V600E) [1].
O que é imunoterapia?
A imunoterapia inclui anticitotóxico T linfócito antígeno 4 (CTLA4) anticorpos e anticorpos contra a proteína programada de morte celular 1 (PD1). Esses medicamentos são usados para tratar melanoma metastático, renal célula carcinoma, câncer de pulmão de células não pequenas, cabeça e pescoço escamoso carcinoma celular e outros.
Como esses medicamentos funcionam?
Terapias direcionadas
Mutações em BRAF o gene leva a uma superativação da proteína quinase ativada por mitogênio (MAPK), que desempenha um papel fundamental como regulador do crescimento celular, diferenciaçãoe sobrevivência. Inibição do BRAF quinase e quinase regulada por sinal extracelular ativado por mitogênio (MEK) levam à inibição de celular proliferação.
O mecanismo por trás da maioria das toxicidades cutâneas associadas à BRAF Acredita-se que os inibidores sejam uma ativação paradoxal da quinase ativada por mitogênio (MAPK) em células sem BRAF mutação, que leva a celular hiperproliferação [2].
Imunoterapia
CTLA4 e PD1 estão diminuindo os receptores do ponto de verificação imune Célula T função imunológica e promover a auto-tolerância.
- A inibição desses alvos induz a ativação do sistema imunológico etumor atividade citotóxica Células T.
- A indução de uma quebra de tolerância contra o tumor pode ser responsável pelo desenvolvimento de imunodeficiências eventos adversos [3].
Quais são os efeitos adversos cutâneos das terapias direcionadas?
BRAF inibidores
BRAF Os inibidores incluem vemurafenibe e dabrafenibe. Efeitos colaterais da pele são comuns.
Hiperqueratótico queratinocítico lesões
O carcinoma espinocelular da pele (CEC) ocorre frequentemente em pacientes tratados com BRAF inibidor como um agente único. a incidência diminui com a adição de um Inibidor de MEK. A maioria dos CECs se desenvolve durante os primeiros 3 meses de terapia, em locais danificados pelo sol e não danificados pelo sol. A maioria dos SCCs está bemdiferenciado ou eles são do tipo ceratoacantoma. Excisão é o tratamento padrão com uma alta taxa de cura. A acitretina oral pode ser usada como agente preventivo, pois reduz a epidérmico proliferação e não interfere com a ação do terapia direcionada.
Verruga queratose apresenta como um hiperceratótico pápula semelhante a uma verruga viral ou ceratoacantoma pequeno. Eles são considerados pré-maligno precursores de CEC cutâneos e, portanto, devem ser controlados. As opções de tratamento incluem crioterapia ou cirurgia. A acitretina pode ser usada como terapia preventiva.
Transitório acantolítico doença de pele
Dermatose acantolítica transitória (doença de Grover) é uma doença de pele comum erupção associado com BRAF inibidores Ocorre no tronco como início rápido, prurido pápulas com um topo em crosta O tratamento inclui atual corticosteróides queratolítico agentes de longo prazo (como uréia e ácido salicílico) e acitretina ao controle.
Palmoplantar queratodermia
A ceratodermia palmoplantar apresenta-se como hiperqueratótica pratos ou calosidades em áreas de pressão ou atrito (principalmente nos pés). Bolhas são raras. A ceratodermia pode ser muito dolorosa e limitar as atividades diárias do paciente. O tratamento com agentes queratolíticos (como uréia ou ácido salicílico) e corticosteróides tópicos potentes é indicado (por exemplo, propionato de clobetasol pomada) Os pacientes devem ser educados para evitar atritos e usar sapatos largos e confortáveis.
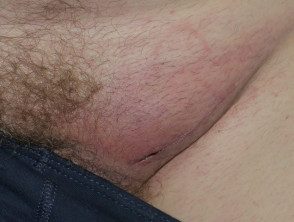
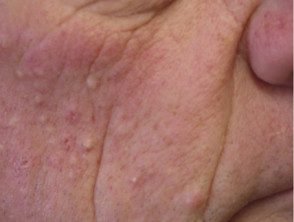
Efeitos adversos da terapia direcionada
Foliculite por vemurafenibe

Papiloma devido ao vemurafenibe
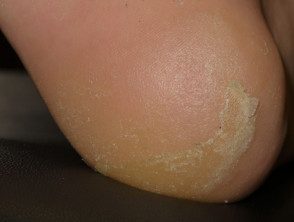
Ceratoderma devido ao vemurafenib
Melanocítico lesões
Foram relatadas alterações nas lesões melanocíticas em pacientes em BRAF inibidores, incluindo o desenvolvimento de novos naevi e regressão ou hiperpigmentação dos naevi existentes. Maior frequência de novos primário Melanoma também foi relatado. Esses novos melanomas demonstraram ser do tipo selvagem para a mutação BRAF, sugerindo que a ativação paradoxal da via MAPK pode desempenhar um papel [4].
Prurido
Prurido induzido por drogas é comumente relatado em pacientes que tomam BRAF Inibidores O prurido pode ser secundário à pele seca induzida por medicamentos ou dermatose acantolítica transitória. Medidas gerais, como o uso de produtos de limpeza sem sabão e emolientes Corticosteróides tópicos podem ser usados se dermatite surge
Fotossensibilidade
A fotossensibilidade induzida por medicamentos é observada com mais freqüência com vemurafenibe do que com dabrafenibe e é induzida pela exposição ao ultravioleta (UV) Uma radiação. Recomenda-se a proteção solar, incluindo o uso de protetor solar de amplo espectro e alto fator de proteção.
De outros
- Cabelo folículo mudanças incluem difuso droga induzida alopecia, cabelos encaracolados ou grisalhos e queratose pilar.
- Paniculite, Incluindo eritema complicado
Cutâneo grave Reações adversas (SCAR), incluindo medicamentos hipersensibilidade síndrome e tóxico necrólise epidérmica
Efeitos adversos da terapia direcionada
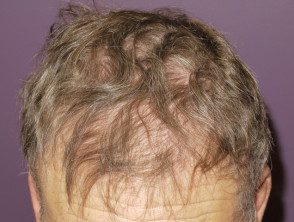
Alopécia por vemurafenibe

Paniculite de vemurafenibe

Síndrome de hipersensibilidade medicamentosa causada por vemurafenibe
Inibidores de MEK
Os inibidores da MEK incluem trametinibe e cobimetinibe. Esses medicamentos geralmente são administrados em combinação com BRAF inibidores
Acneiforme erupções cutâneas
Erupções medicamentosas acneiformes são os eventos adversos cutâneos mais comuns associados à monoterapia com inibidores da MEK, aparecendo em um seborreico distribuição (face, couro cabeludo, parte superior do peito e costas). Pápulas e pústulas estão presentes, mas comedões eles estão ausentes, ao contrário da acne vulgar. Tetraciclinas orais (doxiciclina, minociclina) e isotretinoína são usadas para prevenir e tratar erupções acneiformes.
Outras
Comichão induzida por drogas; Corticosteróides tópicos podem ser usados para tratamento sintomático.
Terapia combinada
Como o melanoma começou a desenvolver resistência ao agente único BRAF Inibidores, os inibidores da MEK foram introduzidos como uma terapia combinada (dabrafenibe + trametinibe, vemurafenibe + cobimetinibe). Adicionando um inibidor de MEK a um BRAF O inibidor melhora o bloqueio da via da proteína quinase ativada por mitogênio (MAPK).
A combinação aumenta as taxas de resposta e mostra melhorias toxicidade perfil comparado à monoterapia. Há uma redução acentuada nas lesões proliferativas escamosas (CEC cutâneo, queratose verrucal, dermatose acantolítica, queratodermia palmoplantar), alterações dos folículos capilares e erupções acneiformes. [4.5]
Foliculite
A foliculite é o efeito adverso mais comum de BRAF A terapia combinada de inibidor e inibidor da MEK e geralmente é leve. Uma lavagem anti-séptica é geralmente suficiente para tratá-la [4].
Quais são os efeitos adversos cutâneos da imunoterapia?
Anti-CTLA4 anticorpo
O anticorpo anti-CTLA4 é ipilimumab.
Maculopapular exantema
O ipilimumab geralmente causa erupção cutânea maculopapular ou morbiforme erupção cutânea de drogas. Geralmente é de gravidade leve a moderada e aparece no tronco e nas extremidades. Casos leves podem ser tratados sem interrupção ou redução da dose de ipilimumab. Podem ser usados corticosteróides tópicos ou inibidores tópicos da calcineurina. Em casos mais graves, o ipilimumab deve ser descontinuado e a prednisona oral pode ser indicada.
Tipo de vitiligo despigmentação
A despigmentação semelhante ao vitiligo foi relatada com o ipilimumab. Os pacientes devem ser informados sobre a proteção solar. Uma associação entre o desenvolvimento do vitiligo e um melhor prognóstico da doença foi relatada em vários estudos. [5]
Outras
Outros efeitos adversos cutâneos da imunoterapia podem incluir:
Prurido: coceira induzida por ipilimumab sem lesões na pele ou xerose
- Neutrófilos doença de pele – pioderma tipo gangrenoso ulceração e agudo dermatose neutrofílica
- Psoriasiforme erupções cutâneas de novo erupções psoriasiformes ou exacerbação de psoríase pré-existente
Reações adversas cutâneas graves (SCAR): síndrome de hipersensibilidade a medicamentos e síndrome de Stevens-Johnson, necrólise epidérmica tóxica.
Anticorpos anti-PD1
Anticorpos anti-PD1 incluem nivolumabe e pembrolizumabe.
Eles são melhor tolerados que os anticorpos anti-CTLA4. No entanto, os anticorpos anti-PD1 mostram reações adversas semelhantes relacionadas ao sistema imunológico. [4.6] Os tipos de reações podem incluir:
- Erupção morbiforme induzida por drogas.
- Vitiligo
- Prurido
- Líquenóide erupção cutânea de medicamentos: pacientes com anticorpos anti-PD1 podem desenvolver violáceo prurido pápulas e placas semelhantes ao líquen plano, distribuídas pelo corpo com um mínimo de membrana mucosa participação, embora sua aparência muitas vezes seja adiada por vários meses; Reações leves a moderadas podem ser tratadas com corticosteróides tópicos de média a alta potência, enquanto casos graves podem exigir prednisona oral.
Bolhas bolhoso reação penfigoide e liquenóide bolhosa; o início pode demorar até vários meses.
- Erupção psoriasiforme
Reações adversas cutâneas graves (SCAR): síndrome de hipersensibilidade a medicamentos e síndrome de Stevens-Johnson, necrólise epidérmica tóxica.
Reações adversas à imunoterapia.

Eczema induzido por pembrolizumabe

Psoríase induzida por pembrolizumabe

Penfigoide bolhoso induzido por pembrolizumabe

Dermatite liquenóide induzida por nivolumabe

Dermatite liquenóide induzida por nivolumabe

Líquen plano oral devido ao nivolumabe
Terapia combinada
A combinação de antiCTLA4 e amostra de anticorpos anti-PD1 superior eficácia comparado à monoterapia, mas também está associado a um aumento de eventos adversos [7]. O mais comum é o prurido induzido por drogas. Outros incluem erupção cutânea morbiforme e erupção liquenóide de drogas. Reações adversas pele severa como aguda generalizado exantemático pustulose (AGEP) foram relatados.

