O que é impetigo?
Impetigo é comum agudo superficial bacteriano pele infecção (pioderma) É caracterizada por pústulas e crosta cor de mel erosões ('feridas na escola').
O fim impetiginização É usado para infecção superficial secundária de uma ferida ou outra condição da pele. O impetigo ulcerado é chamado de ectima.
O que causa impetigo?
O impetigo é geralmente causado por Staphylococcus aureus. Não-bolhoso O impetigo também pode ser causado pelo grupo Ahemolítica estreptococoStreptococcus pyogenes)
Impetigo sem bolhas
No impetigo não bolhoso, os estafilococos e estreptococos invadem um local menor. trauma onde proteínas expostas permitem bactérias aderir.
Ecthyma
O ectima é geralmente devido a Streptococcus pyogenes, mas a co-infecção com Staphylococcus aureus pode acontecer.
Impetigo com bolhas
Impetigo bolhas é devido a uma casca estafilocócica toxinas (esfoliatina A - D), que objetivo desmoglein 1 (um desmossoma adesão glicoproteína) e divida a superfície epiderme através de camada granular. Nenhum trauma é necessário, pois as bactérias podem infectar a pele intacta.
Quem tem impetigo?
O impetigo é mais comum em crianças (especialmente crianças), mas também pode afetar os adultos se eles tiverem baixa imunidade às bactérias. Está predominante em todo o mundo. O início máximo é durante o verão e é mais frequente nos países em desenvolvimento.
Os seguintes fatores predispor impetigo
- Atópico eczema
- Sarna
- Trauma cutâneo: varicela, picada de inseto, abrasão, laceração, queimadura térmica, dermatiteferida cirúrgica
Quais são as características clínicas do impetigo?
Primário o impetigo afeta principalmente áreas expostas, como o rosto e as mãos, mas também pode afetar o tronco, períneo e outros lugares no corpo. Apresenta-se com uma ou várias culturas irregulares com superfície irritável pratos. Estes se espalham à medida que se curam, formando cancelar ou arqueado Lesões
Embora muitas crianças estejam bem, caso contrário, linfadenopatialeve febre e desconforto pode acontecer.
Impetigo sem bolhas
Impetigo sem bolhas começa como uma rosa mancha que evolui para um vesícula ou pústula e depois em erosões com crostas. O impetigo não tratado geralmente se resolve em 2 a 4 semanas sem cicatrizes.
Ecthyma
O ectima começa como impetigo sem bolhas, mas se desenvolve em uma perfuração. necrótico úlcera que cura lentamente, deixando um cicatriz.
Impetigo com bolhas
O impetigo com bolhas apresenta-se com pequenas vesículas que evoluem em flácido transparente bullas. Cura sem cicatrizes.
Impetigo
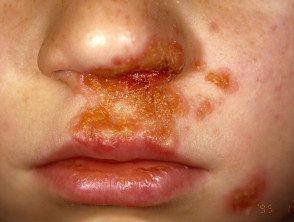
Impetigo
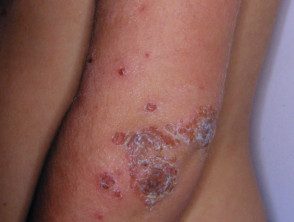
Impetigo
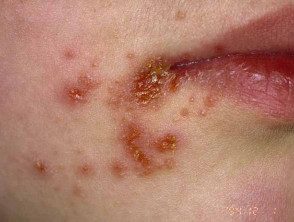
Impetigo
Veja mais imagens do impetigo.
Complicações de Impetigo
Tecido macio infecção
As bactérias que causam impetigo podem se tornar invasor, o que leva à celulite e linfangite; subseqüente bacteremia poderia resultar em osteomielite, séptico artrite ou pneumonia
Pele escaldada estafilocócica síndrome
Em lactentes com menos de seis anos de idade ou adultos com renal insuficiência, localizado O empetamento de bolhas devido a sorotipos estafilocócicos específicos pode levar a uma criança doente com generalizado Síndrome da pele escaldada estafilocócica (SSSS). Superficial crosta então suave cutâneo desnudação no rosto, em flexõese em outros locais, é devido à esfoliatina / epidermolisina circulante, em vez de uma infecção direta da pele. Não deixa cicatriz.
Tóxico síndrome de choque
A síndrome do choque tóxico é rara e raramente precedida por impetigo. Causa febre difuso eritematoso então descamação erupção, hipotensão e envolvimento de outros órgãos.
Glomerulonefrite pós-estreptocócica
A infecção estreptocócica do grupo A raramente pode levar a glomerulonefrite pós-estreptocócica aguda 3 a 6 semanas após a infecção cutânea. Associa-se com anti-DNase B e antistreptolisina O (ASO) anticorpos.
Febre reumática
As infecções de pele estreptocócicas do grupo A raramente foram associadas a casos de febre reumática e doença cardíaca reumática. Acredita-se que isso ocorra porque as cepas dos estreptococos do grupo A geralmente encontrados na pele foram transferidas para a garganta (o local mais comum de infecção associada à febre reumática).
Como o impetigo é diagnosticado?
O impetigo é geralmente diagnosticado clinicamente, mas pode ser confirmado com zaragatoas bacterianas enviadas para microscopia (Cocos Gram-positivos são observados), cultura e sensibilidade.
Um hemograma pode revelar neutrófilos leucocitose quando o impetigo é estendido.
Pele biópsia Raramente é necessário. a histológico As características do impetigo são características.
Impetigo sem bolhas
- Cocos Gram-positivos
- Intraepidérmico neutrofílico pústulas
- Denso inflamatório infiltrar no topo derme
Impetigo com bolhas
- Separar através da camada granular da epiderme sem inflamação ou bactérias
- Acantolítico células
- Infiltrado inflamatório mínimo na derme superior
- Assemelha-se ao pênfigo foliáceo
Ecthyma
- Pele de espessura total ulceração
- A coloração de Gram mostra cocos na derme
Qual é o tratamento para impetigo?
As etapas a seguir são usadas para tratar o impetigo. [1,2]
- Limpe a ferida; use absorventes molhados para remover delicadamente as crostas.
- Aplique anti-séptico 2 a 3 vezes ao dia por cinco dias (iodopovidona, peróxido de hidrogênio para 1% creme, clorexidina, superoxidada solução e outros).
- Cubra as áreas afetadas.
-
Antibióticos orais são recomendados se:
-
- Os sintomas são significativos ou graves (febre, mal-estar)
- Existem mais de três lesões.
- Existe um alto risco de complicações.
- A infecção não está resolvendo ou é improvável que seja resolvida.
Os antibióticos orais adequados na Nova Zelândia são flucloxacilina 500 mg quatro vezes ao dia por 5 dias (dose em adulto) e, no caso de alergia ou resistência bacteriana, trimetoprim + sulfametoxazol 960 mg, duas vezes ao dia, durante cinco dias (dose para adultos), eritromicina 800 mg duas vezes ao dia, durante 5 dias, ou cefalexina 1 g duas vezes ao dia, durante 5 dias [2].
Na Nova Zelândia, antibiótico. pomada (ácido fusídico, mupirocina ou retapamulina) não é recomendado, devido ao potencial de desenvolver resistência bacteriana e dermatite alérgica de contato.
Para prevenir reaparecimento:
- Experimentar transportadora locais: aplique pomada anti-séptica nas narinas
- Lave diariamente com sabão antibacteriano ou mergulhe em um banho de água sanitária
- Cortar unha e mantenha suas mãos limpas
- Identifique e trate a fonte da reinfecção, geralmente outra pessoa ou transportadora infectada em casa.
Para reduzir a chance de passar a infecção para outra pessoa:
- Evite contato próximo com outras pessoas.
- As crianças devem ser mantidas afastadas da escola até que as crostas tenham secado ou por 24 horas após o início dos antibióticos orais.
- Use toalhas e flanelas separadas
- Troque e lave roupas e roupas todos os dias.
