O que é cutâneo poliarterite nodosa?
A poliarterite nodosa cutânea (PAN) é uma forma rara de vasculite (inflamação do vasos sanguíneos) envolvendo pequenas e médias artérias da derme e subcutâneo tecido. Às vezes é chamado de periarterite nodosa.
Como isso se relaciona com sistêmico poliarterite nodosa?
Embora lesões cutâneas idênticas sejam comuns na PAN sistêmica, a PAN cutânea deve ser considerada uma doença separada e diferenciada da PAN sistêmica, uma vez que o curso clínico e o manejo dessas condições diferem entre si.
PAN sistêmica é uma vasculite que causa inflamação destrutiva das artérias musculares medianas de vários sistemas, incluindo fígado, rins, coração, pulmões, trato gastrointestinal, músculo-esquelético e sistemas nervosos. PAN sistêmica é uma forma de vasculite com risco de vida, enquanto a PAN cutânea geralmente apresenta crônica mas relativamente benigno curso.
Quem recebe poliarterite cutânea nodosa?
A poliarterite nodosa cutânea geralmente começa na infância ou adolescência. É estranho.
Na maioria dos casos de PAN cutânea, a doença é desencadeada por certas infecções, principalmente estreptococos do grupo A, hepatite B, hepatite C, vírus da imunodeficiência humana, parvovírus B19 (a causa da quinta doença). Genético defeitos levam a uma reação exagerada ao infecção.
Qual é a causa da poliarterite cutânea nodosa?
PAN cutâneo resulta de uma complexa interação de autoinflamatório e autoimune fatores e imunodeficiência.
Autossômico recessivo mutações no CERC1 gene foram implicados em alguns pacientes com PAN cutânea. Essa anormalidade genética resulta em deficiência na proteína ADA2 (DADA2). DADA2 também pode causar imunodeficiência. ADA2 é um plasma proteína essencial para o desenvolvimento de endotelial células (estas alinham o vaso sanguíneo parede) e leucócitos (glóbulos brancos). DADA2 leva a atividade crônica descontrolada de neutrófilos e danifica as células endoteliais.
Quais são as características clínicas da poliarterite nodosa cutânea?
As características clínicas da poliarterite nodosa cutânea estão relacionadas à inflamação ou oclusão vasos sanguíneos pequenos e médios na pele e às vezes em outros órgãos. Tende a ter períodos de atividade e remissão.
As lesões vasculíticas são mais frequentemente encontradas nas pernas e pés. Outras áreas que podem ser afetadas incluem os braços, tronco, nádegas e cabeça e pescoço. Muito provavelmente, eles estão em pontos de pressão, como joelhos, parte de trás do pé e parte inferior da perna.
- Nódulos sensíveis aparecem sob a pele, especialmente nas coxas e pernas. Eles geralmente medem entre 4 e 15 mm de diâmetro e seguem o curso das artérias de tamanho médio.
- Maior inflamatório pratos pode ser visto estes tendem a ter nódulos ao longo das bordas. À medida que as placas cicatrizam, elas deixam manchas de pós-inflamatório pigmentação.
- Ataques cardíacos na pele presente como manchas roxas ou pretas ou bolhas cheias de sangue. São áreas mortas da pele devido a vasos sanguíneos bloqueados.
-
A vasculite de pequenos vasos pode se apresentar como palpável roxa
- Bolhas e ulceração pode acontecer.
- Livedo reticular (uma descoloração escura de uma explosão estelar) pode aparecer.
Poliarterite cutânea nodosa
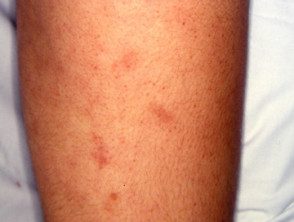
Poliarterite cutânea nodosa
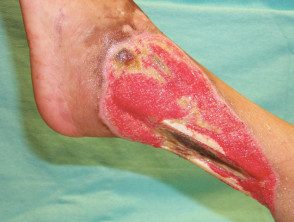
Poliarterite cutânea nodosa
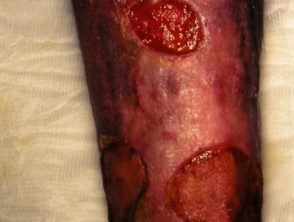
Poliarterite cutânea nodosa
Sintomas sistêmicos na poliarterite cutânea nodosa.
Além de problemas de pele, pacientes com PAN cutânea também podem ter generalizado sintomas como desconforto, febre, dor de garganta e dores nas articulações e dores musculares. Neurológico Os sintomas também podem estar presentes e incluem dormência, formigamento, distúrbios sensoriais, fraqueza e falta de reflexos.
Como é diagnosticada a poliarterite nodosa cutânea?
Pele biópsia de um típico ferimentos Geralmente é feito para fazer um diagnóstico preciso da PAN cutânea. Uma amostra que mostra panarterite (inflamação de todos os vasos sanguíneos da amostra de pele) é o único teste definitivo para PAN.
Os exames laboratoriais de amostras de sangue geralmente não são úteis para diagnosticar ou monitorar a PAN cutânea, uma vez que a contagem sanguínea e a química geralmente são normais. Inicialmente, eles são necessários para determinar a causa da vasculite ou excluir a participação de outros órgãos, como ocorre na PAN sistêmica.
Os níveis da proteína ADA2 e / ou do gene CERC1 podem ser medidos em alguns centros.
Qual é o tratamento para a poliarterite cutânea nodosa?
Como a PAN cutânea é rara, não há estudos randomizados para orientar o tratamento. O tratamento padrão segue as diretrizes para outras formas de vasculite. A base do tratamento geralmente é com corticosteróides orais (prednisona).
Outros tratamentos ativos para PAN cutânea podem incluir:
- Colchicina
- Ciclofosfamida
- Intravenoso imunoglobulina
-
Penicilina para evitar surtos após infecções na garganta ou celulite
Foi relatado que a varfarina (com uma razão internacional normalizada [INR] de 3) é eficaz em 3 casos de poliarterite nodosa cutânea com melhora no livedo reticular e cura de úlceras.
Novas terapias estão sendo desenvolvidas para pacientes com PAN cutânea com DADA2. Esses tratamentos não testados incluem:
- Proteína ADA2 recombinante
- Plasma congelado fresco
- Célula hematopoiética transplante
- Produtos biológicos anti-TNFα (se o TNFα estiver elevado)
- Anti-interleucina 6 6 monoclonal anticorpos (por exemplo, tocilizumab)
Tratamento sintomático
- Não esteróide anti-inflamatório Os medicamentos são usados para aliviar a dor e a ação anti-inflamatória.
- A dor pode ser intensa e requer paracetamol, narcóticos e medicamentos anticonvulsivantes regulares.
- Lesões cutâneas ulcerantes podem ser tratadas com um tratamento suave. atual preparações como mel manuka ativo e coberto com curativos especiais para melhorar a cicatrização.
- Ocasionalmente, os enxertos de pele podem ser recomendados para úlceras de cura lenta, mas podem falhar devido a danos nos vasos sanguíneos que fornecem nutrição à pele.
Qual é o prognóstico da poliarterite nodosa cutânea?
A PAN cutânea geralmente tem um curso crônico que dura de meses a anos com exacerbações e referências. Sintomas neurológicos, dores e dores musculares geralmente desaparecem em meses, enquanto lesões cutâneas levam mais tempo para cicatrizar.
Remissões podem ocorrer espontaneamente ou como resultado do tratamento.
