Que es un alergia?
La alergia es una respuesta anormal del cuerpo a un cuerpo extraño, conocido como antígeno. Implica que el sistema inmunitario reconozca este antígeno y monte uno de los cuatro tipos de respuesta, que se detallan a continuación.
La alergia también se conoce como ‘hipersensibilidad reacción “o una” respuesta de hipersensibilidad “.
Este artículo usa los términos alergia e hipersensibilidad indistintamente. Una alergia se refiere a la clínica. síndrome mientras que la hipersensibilidad es un término descriptivo para el inmunológico proceso.
¿Cómo es una alergia diferente a la intolerancia?
La intolerancia se refiere a la capacidad de un individuo para manejar diferentes tipos de alimentos o bebidas. La intolerancia alimentaria no es una verdadera alergia, ya que no hay una respuesta inmune claramente definida y los síntomas que a menudo se desarrollan solo afectan el tracto digestivo. Una intolerancia se encuentra normalmente en el contexto de una deficiencia en ciertos enzimas que descomponen los componentes de los alimentos. La ausencia de estas enzimas da como resultado subproductos anormales que producen los síntomas de intolerancia.
En contraste, una alergia verdadera tiende a afectar múltiples sistemas de órganos dentro del cuerpo y tiende a tener un peor resultado.
- Una verdadera alergia alimentaria significa que el individuo debe evitar ese alimento de por vida o arriesgarse a las consecuencias.
- La intolerancia alimentaria significa que el individuo puede comer pequeñas cantidades de alimentos sin consecuencias obvias, mientras que comer grandes cantidades puede provocar calambres estomacales, náuseas o diarrea.
Un buen ejemplo de la diferencia entre una alergia y una intolerancia alimentaria puede hacerse comparando la enfermedad celíaca, una alergia, con la intolerancia a la lactosa.
- Los pacientes con enfermedad celíaca tienen alergia al gluten, el componente principal que se encuentra en el trigo, el centeno, la cebada y, a menudo, contamina los productos de avena. En la enfermedad celíaca, el ingestión del gluten produce una respuesta inmune específica contra el gluten, lo que lleva a inflamación y la destrucción del revestimiento del intestino delgado. Esto conduce a la mala absorción de importantes vitaminas y minerales, que si no se tratan pueden ser potencialmente mortales.
- La intolerancia a la lactosa se debe a una deficiencia en el enzima (lactasa) que descompone la lactosa, un tipo de azúcar que se encuentra comúnmente en los productos lácteos. La ausencia de esta enzima produce niveles anormales de lactosa en el intestino, lo que provoca sensación de hinchazón, diarrea, calambres y náuseas. Si bien es incómodo, la ingestión continua de lactosa no es potencialmente mortal.
Reacción de hipersensibilidad tipo I
La reacción de hipersensibilidad tipo I es el tipo más ampliamente conocido de reacción alérgica e incluye anafilaxia; Aquí es donde el cuerpo reacciona a un estímulo, o alergeno, lo que lleva a la hinchazón de las vías respiratorias y a los efectos cardiovasculares y de otros sistemas orgánicos La anafilaxia verdadera es poco común.
La anafilaxia ocurre cuando un tipo específico de anticuerpo, inmunoglobulina E (IgE), reconoce un antígeno extraño y se adhiere a él. Al unirse al antígeno, la IgE activa una cadena de reacciones que resultan en extendido liberación de productos químicos, incluidos histamina.
Las reacciones de hipersensibilidad de tipo I incluyen:
-
Comida alergias, como el maní y los mariscos
- Síndrome de alergia oral
-
Reacciones de picadura de abeja
-
Alergia a la penicilina
-
Alergia al latex.
Los síntomas de una reacción de hipersensibilidad tipo I incluyen:
- Urticaria (también conocido como urticaria; tenga en cuenta que la mayoría de los casos de urticaria no se deben a una reacción de hipersensibilidad)
- Heno fiebre
- Asma
- Angioedema – hinchazón de la cara; típicamente alrededor de los ojos y la boca
-
Anafilaxia: esto es al final de la reacción e incluye:
- Hinchazón de las vías respiratorias (laringe edema)
- Hipotensión y el choque resultante
- Diarrea y otros órganos disfunción.
Reacciones de hipersensibilidad tipo I
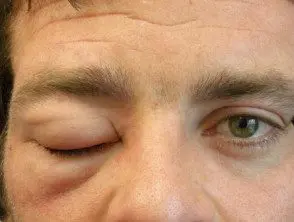
Angioedema
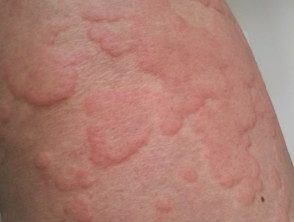
Urticaria
Diagnóstico de reacciones de hipersensibilidad tipo I
El diagnóstico de las reacciones de hipersensibilidad tipo I se basa en gran medida en el historial clínico del paciente de síntomas y signos típicos después de la exposición a un alergeno en particular. Las pruebas pueden ayudar a confirmar el diagnóstico.
- Un conteo sanguíneo completo puede mostrar eosinofilia.
- los suero el nivel de triptasa es elevado en la mayoría de los casos de anafiláctico reacción cuando se mide dentro de las primeras 1 a 2 horas después del evento.
- Se puede usar una prueba radioalergosorbente (RAST) para identificar el alergeno causante. Este ensayo detecta IgE específica anticuerpos contra una gama de comunes Alérgenos.
- RAST ahora ha sido reemplazado en gran medida por ensayos de fluoroenzima (por ejemplo, el ensayo ImmunoCAP), que son más sensibles para detectar IgE específica de alérgenos.
-
La prueba de punción cutánea se usa ampliamente para detectar la reacción de hipersensibilidad tipo I. Un pequeño número de alérgenos comunes o alérgenos específicos del paciente son inoculado directamente debajo de la piel. La reacción de la piel se compara con un controlar área para ver si ocurre una reacción positiva (es decir, alérgica). Las pruebas de punción no deben usarse para detectar un alérgeno que haya causado anafilaxia o cuando una enfermedad cutánea preexistente grave oscurecería el resultado.
- Atopia parche Las pruebas se utilizan para determinar si los alérgenos de tipo 1 podrían estar contribuyendo a atópico dermatitis (que normalmente no se considera debido a una alergia específica).
Tratamiento de reacciones de hipersensibilidad tipo I
La anafilaxia es una emergencia médica que requiere reconocimiento y tratamiento rápidos. El tratamiento de las reacciones de hipersensibilidad tipo I incluye:
-
Adrenalina por vía intramuscular para revertir la inflamación de las vías respiratorias y los efectos cardiovasculares.
- Sistémico glucocorticoides para disminuir el inflamatorio reacción mientras el cuerpo elimina el alergeno
-
Antihistamínicos para prevenir la acción de liberación generalizada de histamina
- Evitar el alergeno en el futuro.
Las personas con anafilaxia conocida a desencadenantes ambientales comunes (por ejemplo, veneno de abeja o maní) pueden llevar una jeringa de adrenalina precargada o una pluma de adrenalina (por ejemplo, un EpiPen) que permite la inyección rápida y fácil de adrenalina en el músculo del muslo en una emergencia. .
-
Los antihistamínicos suelen ser suficientes para controlar los síntomas leves (p. Ej., Urticaria).
- Actual Los aerosoles nasales con esteroides pueden usarse para controlar la fiebre del heno.
Desensibilización
La desensibilización puede ser realizada por un especialista en alergias (un inmunólogo con interés en alergias) dentro del entorno del hospital. Implica exponer gradualmente al paciente a dosis crecientes del alérgeno (p. Ej., Un antibiótico) en un intento de desensibilizar la respuesta inmune del paciente.
Reacción de hipersensibilidad tipo II
Reacciones de hipersensibilidad de tipo II, o autoinmune reacciones, se deben a la unión anormal de anticuerpos a la normalidad anfitrión objetivos. Las enfermedades autoinmunes implican anticuerpos inmunoglobulina G (IgG) y M (IgM) que activan el complemento cascada. Esto causa inflamación y daño a los tejidos.
La cascada del complemento forma parte del sistema inmune innato que combate infección. El sistema inmune innato siempre responde de la misma manera a un estímulo extraño y no cambia ni se adapta con el tiempo. Cuando se expone a una proteína extraña, la cascada del complemento activa el sistema inmunitario adaptativo para formar anticuerpos. Con el tiempo, los anticuerpos recuerdan la proteína extraña y los invasores extraños claros (p. Ej., bacterias y virus) y células dañadas. Es una cascada autoamplificadora de activación enzimática: las enzimas aguas abajo actúan para aumentar aún más el nivel de activación de las enzimas aguas arriba, aumentando así la respuesta.
Cutáneo Los ejemplos de reacciones de hipersensibilidad de tipo II incluyen:
- Bulloso penfigoide
- Pemphigus vulgaris.
Diagnóstico de reacciones de hipersensibilidad tipo II
El diagnóstico de una reacción de hipersensibilidad de tipo II se confirma mediante la detección de anticuerpos causales. Directo inmunofluorescencia se usa en la piel biopsias de la piel adyacente a ampollas para detectar penfigoide ampolloso y pénfigo vulgar.
-
- En el penfigoide ampolloso, los anticuerpos se dirigen a la interfaz entre dermis y epidermis, lo que resulta en la pérdida de adhesión de la epidermis a la dermis.
- En el pénfigo vulgar, los anticuerpos se dirigen a las proteínas que anclan las células adyacentes en la epidermis entre sí, lo que resulta en la pérdida de adhesión entre epidérmico células.
Hipersensibilidad tipo II

Penfigoide ampolloso

Pemphigus vulgaris

Fluoroescencia inmune directa
Tratamiento de reacciones de hipersensibilidad tipo II
Actualmente, la inmunosupresión es la base del tratamiento para prevenir la acción de anticuerpos anormales.
-
Los glucocorticoides sistémicos en dosis altas a menudo se usan para suprimir la enfermedad cuando se presenta por primera vez o cuando estalla. Los glucocorticoides a largo plazo tienen efectos secundarios significativos y, por lo tanto, la dosis generalmente se reduce gradualmente con el tiempo.
-
Ciclofosfamida y ciclosporina son glucocorticoides– agentes ahorradores que pueden usarse a largo plazo para lograr la inmunosupresión. Por lo general, se requiere una estrecha supervisión por parte de un especialista.
-
Las infusiones intravenosas de inmunoglobulina entregan anticuerpos derivados de humanos para atacar anticuerpos anormales para neutralizarlos y evitar que lleguen a su sitio de acción objetivo.
- La plasmaféresis es un proceso mediante el cual la sangre del paciente pasa a través de una máquina que filtra los anticuerpos antes de que la sangre “limpiada” vuelva al paciente.
Una nota sobre las reacciones de hipersensibilidad tipo V
La hipersensibilidad de tipo V es una reacción relativamente recientemente descrita en la que un anticuerpo se dirige a receptores en la superficie celular que normalmente son activados por hormonas. Es probable que sea un subconjunto de reacciones de hipersensibilidad de tipo II, ya que involucra un anticuerpo dirigido a una estructura específica dentro del cuerpo, que conduce al síndrome clínico a través de la señalización celular anormal, ya sea a través del anticuerpo que activa un receptor o mediante el bloqueo de la unión de la hormona normal. No se han descrito reacciones dermatológicas de hipersensibilidad de tipo V.
Los ejemplos no cutáneos comunes de la reacción de hipersensibilidad de tipo V incluyen:
- La enfermedad de Graves
- Miastenia gravis.
Reacción de hipersensibilidad tipo V

La enfermedad de Graves
Reacción de hipersensibilidad tipo III
La reacción de hipersensibilidad de tipo III involucra anticuerpos IgG unidos a cuerpos extraños antígenos en la sangre. Estos complejos anticuerpo-antígeno pueden precipitado y quedar atrapado en ciertos lugares, como vasos sanguineos en la piel, riñones y articulaciones, donde activan la cascada del complemento para causar daño local.
Los ejemplos cutáneos comunes de las reacciones de hipersensibilidad de tipo III incluyen:
- Henoch – Schönlein púrpura
-
Embarcación pequeña vasculitis
- Lupus eritematoso sistémico
- Reumatoide artritis
-
Enfermedad del suero.
Con mayor frecuencia, las reacciones del complejo inmunitario causan palpable púrpura, el sello distintivo de la vasculitis de vasos pequeños. Estos son visibles, nopalidez hemorragias elevadas y palpables en el examen.
Reacciones de hipersensibilidad tipo III

Vasculitis de vasos pequeños

Lupus eritematoso sistémico

Nódulos reumatoides
Diagnóstico de reacciones de hipersensibilidad tipo III
Hay una gran variedad de enfermedades que pueden conducir a reacciones de hipersensibilidad tipo III. Las pruebas apropiadas son dictadas por la historia clínica y el examen del paciente. No existe una prueba única que pueda identificar la causa de la reacción de hipersensibilidad.
Biopsias de perforación de la vasculitis erupción normalmente muestra un leucocitoclástico reacción, en la que hay superficial y media perivascular neutrofílico infiltración con fibrinoide necrosis de los vasos y fibrina extravasación.
Tratamiento de reacciones de hipersensibilidad tipo III
El tratamiento para las reacciones de hipersensibilidad tipo III está dirigido a controlar la enfermedad subyacente. A menudo implica inmunosupresión con glucocorticoides sistémicos y fármacos modificadores de la enfermedad, como metotrexato, ciclosporina y ciclofosfamida.
Reacción de hipersensibilidad tipo IV
La hipersensibilidad de tipo IV o la reacción de hipersensibilidad tardía se produce 48–72 horas después de la exposición al alérgeno. Esta reacción no involucra anticuerpos. En lugar, eosinófilos, monocitoso linfocitos llamadas células T son activadas por el antígeno. Las células T CD4 + auxiliares reconocen inicialmente el antígeno, liberando citoquinas que activan el sistema inmune con células T CD8 + asesinas para destruir las células objetivo en contacto, y macrófagos para aislar el antígeno y evitar mayores daños.
Los ejemplos comunes de reacciones cutáneas de hipersensibilidad de tipo IV incluyen:
-
Dermatitis de contacto alérgica: comúnmente para pelo tinte, níquel en joyería, Toxicodendron spp.(por ejemplo, hiedra venenosa, Rhus)
- La prueba de Mantoux (utilizada para detectar tuberculosis activa)
- Reacciones farmacológicas tardías, que incluyen:
- Morbiforme reacciones farmacológicas
-
Síndrome de hipersensibilidad a medicamentos (anteriormente conocido como reacción a medicamentos con eosinofilia y síntomas sistémicos) [DRESS])
- Eritema multiforme
- Liquenoide fármaco erupciones
-
Síndrome de Steven-Johnson (SSJ) / tóxico necrólisis epidérmica (TEN).
Reacciones de hipersensibilidad tipo IV
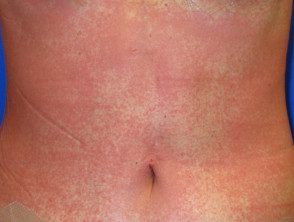
Reacción a los medicamentos morbiliformes

Erupción de drogas liquenoides

Necrolisis epidérmica toxica
Diagnóstico de reacciones de hipersensibilidad tipo IV
Se requieren antecedentes y exámenes exhaustivos para identificar el probable agente causal cuando se considera una posible dermatitis alérgica de contacto. El diagnóstico se confirma mediante una prueba de parche (también conocida como prueba de alergia por hipersensibilidad retardada por contacto).
- Pequeñas cantidades de los posibles alérgenos se aplican a la piel.
- Quedan en el lugar por dos días.
- Un parche de eczema en el sitio de un alergeno es una reacción positiva.
-
Las pruebas de parche de atopia que usan alérgenos tipo 1 a veces se usan en pacientes con dermatitis atópica.
Tratamiento de reacciones de hipersensibilidad tipo IV
La base del tratamiento para las reacciones de hipersensibilidad de tipo IV es evitar el contacto con el agente causal. Por ejemplo, las personas con alergia al níquel deben seleccionar joyas y prendas de vestir que no contengan el metal.
El alivio sintomático de la dermatitis de contacto se logra a través de emolientes y esteroides tópicos.
Los corticosteroides sistémicos se prescriben para reacciones graves y se reducen gradualmente durante 2 a 3 semanas para prevenir reaparición de la erupción
Monoclonal uso de anticuerpos para el tratamiento de reacciones de hipersensibilidad
Los anticuerpos monoclonales son anticuerpos generados dentro de un entorno de laboratorio que pueden dirigirse contra los anticuerpos o células anormales en un individuo afectado. Pueden ser dirigidos contra muy específicos moléculas, lo que permite una focalización específica dentro de una vía de enfermedad. Los anticuerpos monoclonales pueden usarse para tratar reacciones de hipersensibilidad.
Omalizumab
Omalizumab es un anticuerpo anti-IgE y, por lo tanto, puede usarse para tratar reacciones de hipersensibilidad tipo I. Se ha demostrado que tiene beneficios en pacientes con asma moderada a severa. Su uso en otras condiciones alérgicas también se está estudiando.
Rituximab
El rituximab es un anticuerpo monoclonal anti-CD20 que es útil en el tratamiento de las reacciones de hipersensibilidad de tipo II y III. Rituximab está dirigido contra el CD20 molécula encontrado en la superficie de Células B que producen anticuerpos El rituximab actúa como una señal para células asesinas naturales dentro de la sangre para atacar las células B y destruirlas, reduciendo el nivel de producción anormal de anticuerpos que se observa en las reacciones de hipersensibilidad de tipo II y III.
Anticuerpos monoclonales anti-complemento
Los anticuerpos monoclonales anti-complemento son anticuerpos dirigidos contra ciertos componentes dentro de la cascada del complemento. Estos agentes biológicos ya están en uso para varias enfermedades inmunológicas y se están investigando en reacciones de hipersensibilidad.
