¿Qué es el dedo del pie azul? síndrome?
Síndrome de dedo azul, también conocido como oclusivo vasculopatía, es una forma de agudo digital isquemia en el que uno o más dedos del pie se vuelven de color azul o violeta. También puede haber áreas dispersas de petequias o cianosis de las plantas de los pies.
El síndrome del dedo azul se asocia con un vaso pequeño. oclusión y puede ocurrir sin precedentes obvios trauma o trastornos que producen generalizado cianosis, como hipoxemia o metahemoglobinemia [1]. Con mayor frecuencia se presenta en un hombre mayor que ha sufrido un vascular procedimiento.
Síndrome de dedo azul
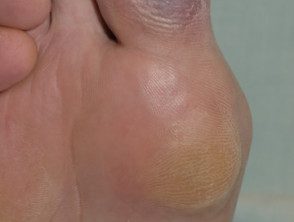
Síndrome de dedo azul: isquemia
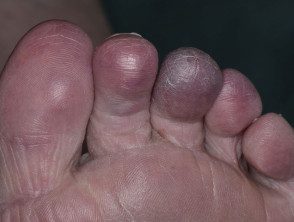
¿Qué causa el síndrome del dedo azul?
La decoloración azul característica y el dolor en el síndrome del dedo azul son causados por un flujo sanguíneo deteriorado hacia el tejido que resulta en isquemia. El deterioro del flujo sanguíneo se debe a uno o más de los siguientes factores:
- Disminuido arterial fluir
- Dañado venoso salida
- Anormalidades en la sangre circulante.
Estos no son mutuamente excluyentes. Por ejemplo, la circulación sanguínea anormal puede inducir vasculitis y subsecuente trombosis del arteriolas y capilares suministrando sangre a los dedos de los pies, lo que resulta en una disminución del flujo arterial.
Las causas del síndrome del dedo azul
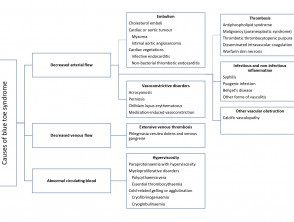
Adaptado de Hirschmann JV, Raugi GJ. J Am Acad Dermatol 2009
Flujo arterial disminuido
El bloqueo o estrechamiento de las arterias por los pequeños coágulos que conducen al síndrome del dedo azul puede ser el resultado de una serie de condiciones diferentes.
Embolización
- Colesterol los émbolos son fragmentos de colesterol o fibrina–plaqueta material liberado en el torrente sanguíneo por arterioscleróticos ulcerados placas en las arterias grandes (p. ej., la aorta y las arterias ilíacas y femorales) y son la causa más común del síndrome del dedo azul. Los factores de riesgo incluyen fumar, hipertensión, niveles elevados de colesterol y un reciente angiograma o cirugía vascular.
- Embolización (formación de un embolo, una masa flotante en el torrente sanguíneo que puede obstruir las arterias) también puede ocurrir espontáneamente [2].
- Los émbolos pueden originarse en un corazón tumor o de vegetaciones (coágulos o crecimientos hechos de fibrina y sangre plaquetas) de un cardíaco mixoma o endocarditis (séptico embolia). Es raro que se desarrolle un émbolo sin ningún factor de riesgo cardiovascular aparente o precipitando evento [3].
Trombosis
- La trombosis puede formarse en los pequeños vasos de los pies.
- Puede ser el resultado del síndrome antifosfolípido, tromboangiitis obliterante, malignidad, trombocitopénica trombótica púrpura, diseminado intravascular coagulacióny piel inducida por warfarina necrosis [1].
Trastornos vasoconstrictores
- Estrechamiento de vasos sanguineos en los pies puede ser el resultado de una contracción de la pared muscular.
- En la enfermedad de Raynaud, la vasoconstricción tiende a afectar múltiples dedos más severamente que los dedos de los pies.
- Las causas incluyen vasoconstricción inducida por medicamentos (p. Ej., Un betabloqueante o una droga ilícita como la cocaína) y / o acrocianosis [1].
Infeccioso y no infeccioso inflamación
La oclusión también puede deberse a sífilis, piógeno infección (septicemia), Enfermedad de Behçet y otras formas de vasculitis [1,4].
Otras causas de obstrucción vascular.
Los vasos sanguíneos estrechos pueden deberse a vasculopatía calcificada (calcifilaxis) [5].
Salida venosa deteriorada
El drenaje venoso anormal asociado con una trombosis venosa extensa produce flemasis cerúlea dolens (una forma dolorosa del síndrome del dedo azul asociado con la pierna edema) Muchos pacientes tienen factores predisponentes para la trombosis venosa, que incluyen:
- Inmovilidad
- Trastornos de coagulación
- El embarazo
- Trauma previo en la pierna
- Malignidad [6].
Anormalidades en la sangre circulante.
El síndrome del dedo azul puede deberse a sangre anormal constituyentes. Consulte la página de DermNet NZ sobre afecciones de la piel de hematológico trastornos
- Taponamiento de plaquetas
- Trastornos mieloproliferativos (p. Ej., policitemia rubra vera y trombocitemia esencial)
- Paraproteinemia (cuales causas hiperviscosidad)
- Crioglobulinemia
- Criofibrinogenia
- Aglutinina fría anemia
- Hemoglobinuria paroxística nocturna [7]
¿Cuáles son las características clínicas del síndrome del dedo azul?
Las características clínicas del síndrome del dedo azul pueden variar desde un dedo azul aislado y doloroso hasta un difuso enfermedad del sistema multiorgánico que puede imitar a otros sistémico enfermedades Cualquier órgano o tejido puede verse afectado, aunque la piel y los músculos esqueléticos de las extremidades inferiores casi siempre están involucrados. [8].
Cutáneo las anormalidades son generalmente uno de los primeros síntomas; más comúnmente, decoloración azul o púrpura de los dedos afectados [9]. La decoloración puede afectar un pie o ambos, dependiendo del subyacente fisiopatología. A menudo es doloroso y puede estar asociado con claudicación.
En una serie de 223 pacientes con embolización de colesterol, los hallazgos cutáneos más frecuentes fueron:
- Livedo reticularis o livedo racemosa (en el 49% de los pacientes con manifestaciones cutáneas)
- Gangrena (35%)
-
Acrocianosis (28%)
- Ulceración (17%)
- Nódulos (10%)
-
Púrpura (9%).
Livedo reticularis puede ser nopalidez o palidez cuando la decoloración desaparece con la presión y / o se desvanece con la elevación de la pierna [10]. El blanqueo ocurre en las primeras etapas del síndrome del dedo azul, ya que el flujo lento de sangre desaturada resulta en la obstrucción temporal del flujo sanguíneo [1].
- El dolor en el dedo del pie azul afectado o dedos de los pies generalmente es de inicio agudo y ocurre en reposo. Las áreas no decoloradas del pie y distal la extremidad también puede ser dolorosa [11].
- Los dedos afectados están fríos en comparación con las partes no afectadas del pie, que son más cálidas y se ven bien.perfundido [6]. Los pulsos del pie pueden ser normales.
- Periférico pulsos de pie pueden ser palpable Si se produce una oclusión en las arterias y arteriolas pequeñas en lugar de en las arterias palpables grandes [6].
¿Cuáles son las complicaciones del síndrome del dedo azul?
Las formas leves del síndrome del dedo azul tienen un buen pronóstico y desaparecer sin secuelas [1]. Sin embargo, los fragmentos de colesterol que bloquean los vasos sanguíneos a otros órganos pueden conducir a un trastorno multiorgánico. [1]. La afectación de los riñones tiene un mal pronóstico.
Los pacientes con síndrome de dedo azul no tratado por embolización pueden sufrir más émbolos en las semanas siguientes, lo que resulta en una oclusión sustancial y isquémico pérdida de dígitos, el antepié y la extremidad (gangrena seca), que requieren amputación [6].
¿Cómo se diagnostica el síndrome del dedo azul?
El síndrome del dedo azul es un diagnóstico clínico basado en el historial del paciente y los hallazgos en el examen. Es importante determinar la causa subyacente del síndrome del dedo azul para guiar el tratamiento. [1]. Por lo general, hay pistas de la evaluación clínica, pero para confirmar el diagnóstico, la investigación en forma de análisis de sangre de laboratorio, tejido biopsiasy radiológica Se requieren imágenes.
La historia y el examen deben centrarse en:
- Hipertensión u otros factores de riesgo para hipercolesterolemia y aterosclerótica enfermedades
- Fiebre (indicando émbolos de colesterol, endocarditis infecciosa, mixoma, púrpura trombocitopénica trombótica y coagulación intravascular diseminada)
- Soplo cardíaco (endocarditis infecciosa y mixoma auricular)
-
Livedo reticular (embolia de colesterol, mixoma, síndrome antifosfolípido, síndrome de hiperviscosidad, criofibrinogenia, crioglobulinemia y calcifilaxis)
- Edema extenso en el ipsilateral pierna (flema cerulean dolens)
- Se observaron placas de Hollenhorst (émbolos de colesterol) en el examen de la retina
- Venas dilatadas, hemorragias y exudados en examen de retina (síndrome de hiperviscosidad) [1–3].
Un conteo sanguíneo completo que incluye un diferencial de glóbulos blancos, eritrocitos velocidad de sedimentación, y Proteína C-reactiva puede indicar elevado inflamatorio marcadores Estos a menudo son inespecíficos en el síndrome del dedo azul y pueden ocurrir con émbolos de colesterol, así como con muchos otros procesos inflamatorios. El recuento sanguíneo y la película de sangre periférica pueden ayudar a diagnosticar la médula ósea o autoinmune enfermedades Hígado y renal Las funciones también deben ser verificadas.
Otros análisis de sangre más específicos pueden incluir:
- Pruebas de coagulación para la coagulación intravascular diseminada.
- Antinuclear anticuerpos
- Anticuerpos antifosfolípidos
- Hemocultivos (por sospecha de embolia séptica)
- Hemólisis pantalla
- Aglutininas frías
- Nivel de criofibrinógeno
- Crioglobulina nivel
- Suero y proteína en orina electroforesis e inmunofijación
- Hepatitis C (por sospecha de crioglobulinemia)
-
Sífilis serología [1].
Las imágenes pueden incluir:
- Un pecho radiografía y / o torácica y abdominal tomografía computarizada o imagen de resonancia magnética para buscar cualquier aórtico ateroma y subyacente cáncer en condiciones malignas asociadas
- Una angiografía periférica y una exploración de las arterias de las extremidades (para localizar el estrechamiento de los vasos, la oclusión y / o determinar la fuente de émbolos)
- Ecografía del abdomen y un dúplex venoso ultrasonido escaneo para detectar trombosis venosa profunda
- Un ecocardiograma para detectar tumores cardíacos o vegetaciones por endocarditis [1,12].
Un diagnóstico definitivo generalmente es realizado por el histopatológico confirmación de un biopsia de la piel afectada u otros tejidos involucrados [13]. Las biopsias en pacientes con un suministro vascular periférico deficiente deben realizarse con precaución ya que es probable que la cicatrización sea deficiente en el sitio de muestreo. Los hallazgos histopatológicos para la embolia de colesterol muestran cristales de colesterol intravascular, que pueden estar asociados con macrófagos, células gigantesy eosinófilos [13].
¿Cuál es el tratamiento para el síndrome del dedo azul?
Los principios del tratamiento giran en torno a abordar la causa del síndrome del dedo azul. Esto generalmente se presenta en forma de alivio de la oclusión y restauración de la continuidad de los vasos arteriales o venosos. [6].
- La anticoagulación médica (especialmente los fármacos antiplaquetarios) y los procedimientos quirúrgicos endovasculares o reconstructivos están indicados para émbolos y trombosis, para eliminar la fuente del coágulo, resolver la oclusión y restablecer el flujo sanguíneo.
- Es posible que se requiera tratamiento hematológico cuando el síndrome del dedo azul se debe a hiperviscosidad [14].
- Los tratamientos de apoyo y sintomáticos del síndrome del dedo del pie azul incluyen descanso, condiciones cálidas, apósitos apropiados e hidratación. [14].
Abordar los factores de riesgo del paciente
Los factores de riesgo deben abordarse en pacientes con enfermedad aterosclerótica avanzada, que incluyen:
- De fumar cesación
- Controlar de hipertensión
- Reducción del colesterol sérico.
Pacientes con estenótico las lesiones deben seguirse cuidadosamente, ya que la progresión de la enfermedad ateromatosa dará como resultado una gran probabilidad de repetición del síndrome del dedo azul [6].
