Que são coagular-estafilococos negativos?
A pele humana é a primeira linha de defesa entre o corpo e o mundo exterior. Como resultado, a pele é fisiologicamente colonizada por uma hospedeiro do microrganismos, incluindo pelo menos 47 espécies de estafilococos coagulase-negativos [1]. Os estafilococos coagulase negativos são gram positivos. aeróbico organismos distinguido dos intimamente relacionados Staphylococcus aureus pela incapacidade do grupo de formar coagulase, uma enzima que promove trombo formação através da conversão de fibrinogênio dentro fibrina [dois]. Eles foram identificados pela primeira vez pelos microbiologistas Louis Pasteur e Alexander Ogston na década de 1880. [1].
Os estafilococos coagulase-negativos são uma parte importante da microbiota normal da pele e também colonizam mucosa membranas em adultos e crianças a partir de algumas semanas de idade [1]. Os estafilococos preferem úmido áreas e, portanto, são comumente encontrados no axilas, glúteoe inguinal regiões, bem como anterior narinas e ele conjuntiva [3].
Abaixo está uma lista de espécies comuns de estafilococos coagulase-negativos e seus locais preferidos de colonização.
- S. epidermidis tende a ocorrer nas axilas, virilha, períneo, teias do dedo do pé, narinas anteriores e conjuntiva.
- S. haemolyticus e S. hominis ambos ocorrem nas axilas e nas áreas pubianas altas em glândulas apócrinas.
- S. capitis tende a cercar sebáceo glândulas na testa e couro cabeludo após a puberdade.
- S. lugdunensis ocorre nas axilas, pelve e regiões do períneo, virilha e extremidades inferiores.
Até duas décadas atrás, os estafilococos coagulase-negativos eram comumente percebidos como contaminantes em amostras clínicas. Agora, com o crescente uso de equipamentos médicos implantados, eles se tornaram líderes patógenos para hospitalar infecções devido à sua capacidade de formar biofilmes em materiais estranhos [1,2]. a S. epidermidis grupo de estafilococos coagulase-negativos são de particular importância.
- Existem entre 10 e 24 cepas de S. epidermidis na pele adulta saudável.
- Este grupo é composto predominantemente por S. epidermidis, S. haemolyticus, S. capitis, S. hominis, S. simulans e S. warneri [1].
- S. epidermidis é responsável por >50% de estafilococos isolados de pele humana e >75% de estafilococos coagulase-negativos em todas as amostras clínicas [2].
- coletivamente S. epidermidis e S. haemolyticus representam a maioria dos corpos estranhos e prematuros neonatal infecções estafilocócicas coagulase-negativas [1].
Condições da pele associadas a estafilococos.
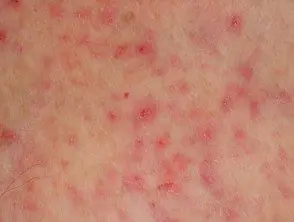
Miliaria
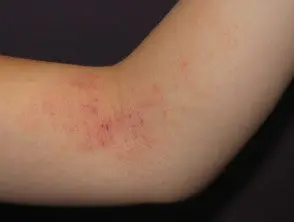
Eczema atópico
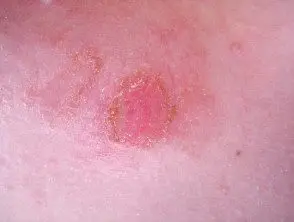
Impetigo
Doenças de pele por estafilococos coagulase negativos
Miliaria
S. epidermidis pode induzir a miliária, um distúrbio caracterizado pela retenção de suor dentro do écrino glândulas. Pele biópsias demonstraram que o material ácido periódico de Schiff (PAS) positivo tende a bloquear os ductos sudoríparos écrinos superiores. A miliária está associada a:
- crescimento excessivo de o jantar bactérias, especialmente estafilococos coagulase-negativos
- UMA oclusivo ambiente (curativos oclusivos e estimulação térmica)
- S. epidermidis cepas que produzem PAS extracelular positivo polissacarideo substâncias (EPS) [4].
A miliária não está associada a cepas não produtoras de EPS S. epidermidis ou outros estafilococos coagulase-negativos, como S. haemolyticus e S. hominis. De notar, até o 62% de S. epidermidis Estresses na testa e nas costas produzem EPS [4,5].
obstruído dutos de suor também podem levar a hiperidrose e anidrose, que pode ocorrer em crônica doença de pele como psoríase atópico dermatite e sistêmico esclerose [5].
Dermatite atópica
Os estafilococos coagulase-negativos estão implicados no fenômeno "double whammy", uma teoria usada para explicar a causa da dermatite atópica. o anormal estrato córneo (superfície da pele) é atribuída aos efeitos combinados de um FLG gene e um gatilho ambiental desconhecido. O gatilho ambiental específico pode ser a miliária subclínica, pois foi descoberto material PAS-positivo nos ductos écrinos de pacientes com dermatite atópica. O material PAS-positivo pode surgir de S. aureus e cepas produtoras de EPS de S. epidermidis. Em vez de causar as lesões usuais de miliária, em pacientes com FLG falha, oclusão dos ductos écrinos pode desencadear um surto de dermatite atópica pela ativação do sistema imunológico inato [3].
No estudo descrito acima, todas as amostras de pele de pacientes com dermatite atópica continham estafilococos resistentes a medicamentos. S. aureus representou o 42% e S. epidermidis em 20%, e todos foram positivos para EPS e biofilmes [3].
Competindo contra patógenos
Os estafilococos coagulase negativos são competidores S. aureus, um comum patógeno, na superfície da pele normal. Todos os organismos usam sistemas de quorum sensing nos quais os fatores de virulência são expressos apenas em uma densa população de bactérias que está se adaptando a um ambiente em mudança. O sistema de detecção de quorum para estafilococos é conhecido como sistema regulador de genes acessórios (agr). Cada subespécie estafilocócica possui feromônios que podem bloquear o sistema agr de espécies estranhas.
- S. epidermidis produz um feromônio que inibe a resposta agr em três subgrupos de S. aureus; portanto, inibe a expressão de muitos fatores de virulência [6].
- A serina também é considerada protease produzido por S. epidermidis destruir qualquer biofilme formado por S. aureus [7].
Amostras de pele de pacientes com dermatite atópica são colonizadas com maior proporção de S. aureus do que controles saudáveis, que são colonizados com S. epidermidis [3]. colonização da pele por S. epidermidis pode conferir proteção contra a dermatite atópica, particularmente em pacientes com FLG defeito genético
Quem recebe infecções por estafilococos coagulase-negativos?
Apesar de sua abundância na pele, os estafilococos coagulase-negativos raramente causam doença na pele intacta. O principal fator de risco para o estafilococo coagulase negativo infecção é um implante médico no qual o organismo pode colonizar, proliferar e ter acesso à circulação sistêmica [1,2,8].
Fatores de risco específicos para infecção estafilocócica coagulase-negativa são:
- Próteses cardíacas (metal e porcelana), marcapassos, desfibriladores, stents cardíacos e próteses articulares. [dois]
- Terapia imunossupressora sistêmica neutropênico [1,2]
- Intravascular dispositivos, como centrais venoso cateteres, cateteres venosos centrais de inserção periférica e arterial linhagens, que estão associadas com até 40% de infecções nosocomiais da corrente sanguínea [1,9].
- Ortopédico implantes: os riscos incluem cirurgia articular prévia, cirurgia prolongada, concorrente infecção no momento da implantação e reumatóide artrite [8]
- Prematuridade, muito baixo peso ao nascer (<1500 g al nacer) y el uso de umbilical ou cateteres centrais em neonatos (representa 31% de todas as infecções de cuidados intensivos neonatais nos Estados Unidos) [1].
Quais são os sintomas e sinais de infecções por estafilococos coagulase negativa?
sinais clínicos como febre, hipotensão e leucocitose eles são úteis na diferenciação entre infecções verdadeiras e contaminação por estafilococos coagulase-negativos [2].
Certos achados microbiológicos podem apoiar um diagnóstico de infecção, em oposição à contaminação.
- Incubação tempo para um positivo cultura ocorre em ≤ 25 horas [8].
- O crescimento ocorre tanto aeróbico quanto anaeróbico frascos de cultura [2,10].
- Existem ≥ duas culturas positivas com espécies idênticas. Se houver dois isolados com diferentes genético maquiagem, a contaminação é provável [2,10].
- Os resultados positivos aparecem mais rapidamente a partir de sangue colhido de um suspeito cateter o de um periférico amostra de sangue. Uma diferença de positividade ≥ 2 horas é considerada um marcador sensível e específico de cateter associado bacteremia [8].
Como os estafilococos coagulase-negativos são identificados e a infecção diagnosticada?
Os estafilococos coagulase-negativos são identificados no laboratório.
- As amostras clínicas são primeiramente cultivadas em placas de ágar sangue não seletivas e caldo de enriquecimento.
- O grupo de organismos é então identificado examinando-se morfologia, fisiológico resultados de testes e suscetibilidade a antibióticos [1].
- Clone A diversidade entre os estafilococos coagulase-negativos é percebida através da tipagem de sequência multilocus de limpeza (MLST) genes e tudogenoma sequenciamento com precisão de 70-90% na identificação de espécies estafilocócicas específicas [1,2].
Infecções de sítio cirúrgico
Os estafilococos coagulase-negativos são mais comumente cultivados em feridas incisionais superficiais do que em feridas mais profundas. Um diagnóstico é feito descobrindo que eles são os organismos predominantes ou isolando repetidamente o mesmo organismo em culturas seriadas. [9].
Bacteremia
Dois conjuntos de hemoculturas devem ser obtidos em um paciente com febre e sinais de bacteremia. [8]. Se o paciente tiver um cateter central de demora, uma das hemoculturas deve ser coletada através do cateter. [10].
Infecção do dispositivo intravascular
O diagnóstico é feito pela cultura positiva da ponta do cateter, considerada o padrão ouro. [10].
Prótese vascular infecções de enxerto
A infecção do enxerto vascular protético é mais comumente associada a enxertos. distal para o Região inguinal (1–6%). A infecção pode ocorrer dentro de 30 dias após o enxerto, mas ocorre com mais frequência meses ou anos depois. É diagnosticada pelo exame físico e por imagem, que mostra seio ou pseudo-aneurismas (bolsas de sangue na corrente sanguínea) no local da anastomose vascular (uma conexão entre vasos sanguíneos) [8].
válvula protética endocardite
A endocardite é causada por S. epidermidis em 15 a casos de 40%. O diagnóstico é obtido por repetidas hemoculturas positivas com achados sugestivos de eco transtorácico (o 80% terá uma válvula disfunção e intracardíaco abscesso), geralmente >12 meses após a colocação da válvula.
endocardite valvar nativa
Esta forma de endocardite raramente é causada por estafilococos coagulase-negativos, ocorrendo em apenas 8% dos casos de endocardite. É devido ao hematogênico semeadura de válvulas cardíacas e endocárdio previamente danificados ou malformados [8].
infecção de marcapasso cardíaco
Estafilococos coagulase negativos, predominantemente S. epidermidis, é o patógeno culpado em infecções de marcapasso 25%. Cerca de 25% de infecções ocorrem dentro de 1 a 2 meses após a inserção do dispositivo, devido a inoculação no momento da colocação do dispositivo. Os sintomas incluem inflamação no local da bolsa do marcapasso, bacteremia sistêmica e endocardite do lado direito.
O diagnóstico é feito por cultura da bolsa geradora e do próprio dispositivo, ou por múltiplas hemoculturas sequenciais positivas com a mesma cepa de bactérias. [8].
Infecções em próteses ortopédicas
Os estafilococos coagulase negativos são geralmente inoculado no momento da cirurgia, mas permanece indolente e só está presente entre 3 meses e dois anos depois. S. epidermidis é o principal patógeno nessas infecções, sendo alguns casos causados por S. lugdunensis.
O diagnóstico é determinado por relatos de dor articular inexplicável, juntamente com uma alta eritrócitos velocidade de hemossedimentação, achados positivos no exame ósseo e cultura da prótese. Podem ocorrer infecções articulares protéticas com cultura negativa, manifestando-se como afrouxamento asséptico das articulações. [8].
Infecções de derivação do sistema nervoso central
Os estafilococos coagulase-negativos são responsáveis por mais de 50% de infecções de derivação do sistema nervoso central. Os fatores de risco são:
- Era <6 meses
- Reinserção de derivação
- Falta de experiência do cirurgião.
- Uma longa operação.
Os sintomas incluem febres inexplicáveis dentro de dois meses após a colocação do shunt ou disfunção do shunt. O diagnóstico definitivo é determinado pela cultura positiva do líquido cefalorraquidiano coletado do shunt ou ventrículos, ou cultura positiva do shunt [8].
Como os estafilococos coagulase negativos causam infecção sistêmica?
Os estafilococos coagulase-negativos obtêm acesso através de superfícies de pele rompidas, geralmente durante procedimentos médicos ou de enfermagem. O mecanismo-chave é a capacidade das bactérias de formar biofilmes nas superfícies dos equipamentos médicos implantados, onde as bactérias se replicam e se espalham na circulação sistêmica. [9].
Os passos chave são:
- Os estafilococos coagulase-negativos aderem à superfície biótica (o tecido do hospedeiro) ou à superfície abiótica (o dispositivo médico), revestindo-a com adesinas.bacteriano apêndices que aderem à superfície da pele).
- As bactérias se multiplicam e aderem umas às outras em células multicamadas. agregados através da produção de proteínas ancoradas na parede celular e proteínas associadas à superfície, formando um biofilme.
- O polissacarídeo do biofilme intercelular adesão (PIA) ajuda a amadurecer gradualmente em uma estrutura complexa de várias camadas com canais cheios de fluido, garantindo que todas as camadas tenham nutrientes suficientes para o crescimento. É tolerante a antibióticos e pode escapar das defesas do hospedeiro, como fagocitose [1,8].
- Células individuais ou grupos de células se dissociam do biofilme e se espalham para outros locais através da corrente sanguínea para iniciar a colonização e a formação de novos biofilmes. [1,8,9].
Qual é o tratamento para a infecção por estafilococos coagulase-negativa?
Ao tratar infecções por estafilococos coagulase-negativos, seu médico deve considerar o seguinte:
- local de infecção
- Estado imunológico do hospedeiro
- Presença de equipe médica permanente [1].
A base do tratamento é a antibioticoterapia sistêmica adequada e a remoção do implante agressor. [8].
Aproximadamente 90% das infecções são resistentes à penicilina. A vancomicina é a droga de escolha. Se for confirmado que o organismo é suscetível à meticilina, a vancomicina pode ser substituída por penicilina resistente à lactamase ou por uma cefalosporina de primeira ou segunda geração. Antibióticos mais recentes com atividade contra estafilococos coagulase-negativos são daptomicina, linezolida, clindamicina, telavancina, tedizolida e dalbavancina. [1.9]. Gentamicina ou rifampicina podem ser adicionadas para infecções profundas.
A duração do tratamento depende do local da infecção. (Informações detalhadas sobre a duração do tratamento podem ser encontradas nas diretrizes publicadas pela Infectious Diseases Society of America).
- bacteremia isolada sem visceral participação: > 7–14 dias [9]
- Infecção do cateter intravascular se o cateter intravascular ofensivo for removido, 7 dias [8]
- Infecção de marcapasso cardíaco: remova o dispositivo e dê antibióticos intravenosos por 4 a 6 semanas [8]
- Infecção do sistema nervoso central: remover o shunt, drenar os ventrículos e administrar vancomicina e gentamicina intravenosa e intraventricular mais rifampicina oral; o novo shunt deve ser inserido após a esterilização do líquido cefalorraquidiano
- Infecções articulares protéticas - Isso envolve um procedimento de substituição em dois estágios com uma taxa de sucesso de 99%:
- Nível 1: ressecção da prótese envolvida e dos tecidos afetados com seis semanas de antibioticoterapia
- Estágio 2: nova reimplante articular após tratamento com antibióticos [8].
Outros tratamentos
Devido a correlao entre membrana mucosa colonização e subsequente bacteremia, o tratamento pode ser administrado para diminuir membrana mucosa colonização por estafilococos coagulase-negativos. Um sugeriu que a abordagem atual mupirocina para descolonização nasal e um glicopeptídeo oral, como ramoplanina, para descolonização intestinal. [onze].
Qual é o resultado da infecção estafilocócica coagulase-negativa?
A bacteremia estafilocócica coagulase negativa é uma condição médica grave associada a morbidade e mortalidade.
- Séptico Choque foi relatado em pacientes com 22%, com uma taxa de mortalidade de 37%.
- Aproximadamente 50% das mortes em pacientes com choque séptico são secundárias à bacteremia estafilocócica coagulase negativa [10].
- A infecção por marcapasso cardíaco estafilocócico coagulase negativo também tem uma alta taxa de mortalidade de até 66% [8].
- A endocardite valvar protética estafilocócica coagulase negativa tem uma mortalidade de 24 a 36% [8,10].
- Embora as infecções neonatais coagulase-negativas tenham uma mortalidade relativamente baixa em 0,3-1,6%, essas infecções estão associadas a morbidade e internações prolongadas [8].
- As infecções do enxerto protético acarretam mortalidade 17% e morbidade 40%, geralmente devido à amputação. A taxa de mortalidade para aórtica enxertos são em torno de 50% [8].
