What are they coagulase-estafilococos negativos?
La piel humana es la primera línea de defensa entre el cuerpo y el mundo exterior. Como resultado, la piel está colonizada fisiológicamente por un host of microorganisms, incluidas al menos 47 especies de estafilococos coagulasa negativos [1]. Los estafilococos coagulasa negativos son grampositivos, aerobic organisms distinguido de los estrechamente relacionados Staphylococcus aureus por la incapacidad del grupo para formar coagulasa, un enzyme eso promueve thrombus formación a través de la conversión de fibrinogen inside fibrin [2]. Fueron identificados por primera vez por los microbiólogos Louis Pasteur y Alexander Ogston en la década de 1880. [1].
Los estafilococos coagulasa negativos son una parte importante de la microbiota cutánea normal y también colonizan mucous membranas en adultos y niños a partir de algunas semanas de edad [1]. Los estafilococos prefieren damp áreas y por lo tanto se encuentran comúnmente en el armpits, gluteusand inguinal regiones, así como previous nares and the conjunctiva [3].
A continuación se muestra una lista de especies de estafilococos coagulasa negativos comunes y sus sitios preferidos de colonización.
- S. epidermidis tiende a ocurrir en las axilas, la ingle, perineum, telas del dedo del pie, narinas anteriores y conjuntiva.
- S. haemolyticus and S. hominis ambos ocurren en las axilas y áreas púbicas altas en apocrine glands.
- S. capitis tiende a rodear el sebaceous glándulas en la frente y el cuero cabelludo después de la pubertad.
- S. lugdunensis se produce en las axilas, la pelvis y las regiones del perineo, la ingle y las extremidades inferiores.
Hasta hace dos décadas, los estafilococos coagulasa negativos se percibían comúnmente como contaminantes en las muestras clínicas. Ahora, con el uso cada vez mayor de equipos médicos implantados, se han convertido en líderes pathogens for nosocomial infecciones debido a su capacidad de formar biopelículas en materiales extraños [1,2]. los S. epidermidis grupo de estafilococos coagulasa negativos son de particular importancia.
- Hay entre 10 y 24 cepas de S. epidermidis en piel sana de adulto.
- Este grupo comprende predominantemente de S. epidermidis, S. haemolyticus, S. capitis, S. hominis, S. simulans and S. warneri [1].
- S. epidermidis representa> 50% de los estafilococos aislados de la piel humana y> 75% de los estafilococos coagulasa negativos en todas las muestras clínicas [2].
- Colectivamente S. epidermidis and S. haemolyticus representan la mayoría de los cuerpos extraños y prematuros neonatal infecciones por estafilococos coagulasa negativos [1].
Condiciones de la piel asociadas con estafilococos.
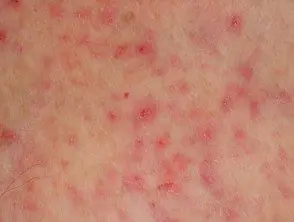
Miliaria
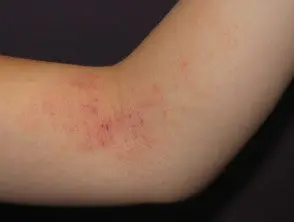
Atopic eczema
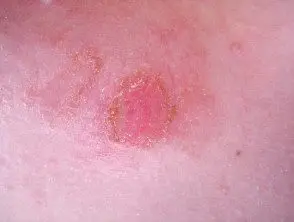
Impetigo
Enfermedades de la piel por estafilococos coagulasa negativos
Miliaria
S. epidermidis puede inducir miliaria, un trastorno caracterizado por la retención de sudor dentro del eccrine glands. Piel biopsies han demostrado que el material periódico ácido-Schiff (PAS) positivo tiende a bloquear los conductos de sudor ecrinos superiores. Miliaria está asociada con:
- Sobrecrecimiento de diner bacteria, especialmente estafilococos coagulasa negativos
- A occlusive entorno (apósitos oclusivos y estimulación térmica)
- S. epidermidis cepas que producen PAS extracelular positivo polisacárido sustancias (EPS) [4].
Miliaria no está asociada con cepas no productoras de EPS S. epidermidis u otro estafilococo coagulasa negativo, como S. haemolyticus and S. hominis. De nota, hasta el 62% de S. epidermidis Las tensiones en la frente y la espalda producen EPS [4,5].
Ocluido los conductos de sudor también pueden conducir a hyperhidrosis and anhidrosis, que puede ocurrir en chronic skin disease como la psoriasis atopic dermatitis and systemic sclerosis [5].
Atopic dermatitis
Los estafilococos coagulasa negativos están implicados en el fenómeno del “doble golpe”, una teoría utilizada para explicar la causa de la dermatitis atópica. Lo anormal stratum corneum (superficie de la piel) se atribuye a los efectos combinados de un anormal FLG gene y un desencadenante ambiental desconocido. El desencadenante ambiental específico puede ser la miliaria subclínica, ya que se ha descubierto material positivo para PAS en los conductos ecrinos de pacientes con dermatitis atópica. El material positivo para PAS puede surgir de S. aureus y cepas productoras de EPS de S. epidermidis. En lugar de causar las lesiones de miliaria habituales, en pacientes con FLG defecto, occlusion de los conductos ecrinos puede desencadenar un brote de dermatitis atópica al activar el sistema inmune innato [3].
En el estudio descrito anteriormente, todas las muestras de piel de pacientes con dermatitis atópica contenían estafilococos resistentes a los medicamentos. S. aureus representaron el 42% y S. epidermidis en 20%, y todos fueron positivos para EPS y biopelículas [3].
Compitiendo contra patógenos
Los estafilococos coagulasa negativos son competidores contra S. aureus, a common pathogen, en la superficie de la piel normal. Todos los organismos utilizan sistemas de detección de quórum en los que los factores de virulencia solo se expresan en una población densa de bacterias que se está adaptando a un entorno cambiante. El sistema de detección de quórum para estafilococos se conoce como el sistema accesorio regulador de genes (agr). Cada subespecie estafilocócica tiene feromonas que pueden bloquear el sistema agr de especies extrañas.
- S. epidermidis produces a feromona que inhibe la respuesta agr en tres subgrupos de S. aureus; por lo tanto, inhibe la expresión de muchos factores de virulencia [6].
- También se piensa que la serina protease producido por S. epidermidis destruye cualquier biofilm formed by S. aureus [7].
Las muestras de piel de pacientes con dermatitis atópica se colonizan con una mayor proporción de S. aureus que los controles sanos, que están colonizados con S. epidermidis [3]. Colonización de la piel por S. epidermidis puede conferir protección contra la dermatitis atópica, particularmente en pacientes con FLG defecto genético
¿Quién contrae las infecciones por estafilococos coagulasa negativos?
A pesar de su abundancia en la piel, los estafilococos coagulasa negativos rara vez causan enfermedad en la piel intacta. El principal factor de riesgo para el estafilococo coagulasa negativo infection es un implante médico en el que el organism puede colonizar, proliferar y obtener acceso a la circulación sistémica [1,2,8].
Los factores de riesgo específicos para la infección por estafilococos coagulasa negativos son:
- Prótesis cardíacas (metálicas y de porcelana), marcapasos, desfibriladores, stents cardíacos y prótesis articulares. [2]
- Neutropenic, terapia inmunosupresora sistémica [1,2]
- Intravascular dispositivos, como central venous catéteres, catéteres venosos centrales insertados periféricamente y arterial líneas, que están asociadas con hasta el 40% de las infecciones nosocomiales del torrente sanguíneo [1,9].
- Orthopedic implantes: los riesgos incluyen cirugía articular previa, cirugía prolongada, concurrent infección en el momento del implante y reumatoide arthritis [8]
- Prematuridad, muy bajo peso al nacer (<1500 g al nacer) y el uso de umbilical o catéteres centrales en neonates (representa el 31% de todas las infecciones de cuidados intensivos neonatales en los Estados Unidos) [1].
¿Cuáles son los síntomas y signos de las infecciones por estafilococos coagulasa negativos?
Signos clínicos como fever, hypotension and leukocytosis son útiles para diferenciar entre infecciones verdaderas y contaminación por estafilococos coagulasa negativos [2].
Ciertos hallazgos microbiológicos pueden respaldar un diagnóstico de infección, a diferencia de la contaminación.
- Incubación tiempo para un positivo culture ocurre en ≤ 25 horas [8].
- El crecimiento se produce tanto en aerobic como anaerobic botellas de cultivo [2,10].
- Hay ≥ dos cultivos positivos con especies idénticas. Si hay dos aislamientos con diferente genetic maquillaje, la contaminación es probable [2,10].
- Los resultados positivos aparecen más rápidamente de la sangre extraída de un presunto catheter que de un peripheral muestra de sangre. Una diferencia de positividad ≥ 2 horas se considera un marcador sensible y específico de catéter asociado bacteremia [8].
¿Cómo se identifican los estafilococos coagulasa negativos y se diagnostica la infección?
Los estafilococos coagulasa negativos se identifican en el laboratorio.
- Las muestras clínicas se cultivan primero en placas de agar sangre no selectivas y un caldo de enriquecimiento.
- El grupo de organismos luego se identifica mediante el examen morphology, physiological resultados de pruebas y susceptibilidad a antibióticos [1].
- Clónico La diversidad entre los estafilococos coagulasa negativos se percibe a través de la tipificación de secuencia multilocus (MLST) de la limpieza genes y todogenome secuenciación con 70–90% de precisión en la identificación de especies estafilocócicas específicas [1,2].
Infecciones del sitio quirúrgico
Los estafilococos coagulasa negativos se cultivan con mayor frecuencia a partir de heridas incisionales superficiales que a partir de heridas más profundas. Se obtiene un diagnóstico al descubrir que son los microorganismos predominantes o mediante el aislamiento repetido del mismo organismo en cultivos en serie. [9].
Bacteremia
Se deben obtener dos conjuntos de hemocultivos en un paciente con fiebre y signos de bacteriemia. [8]. Si el paciente tiene un catéter central permanente, uno de los hemocultivos debe recogerse a través del catéter. [10].
Infección del dispositivo intravascular
El diagnóstico se logra mediante un cultivo positivo de la punta del catéter, que se considera el estándar de oro. [10].
Protésico vascular infecciones de injerto
La infección protésica del injerto vascular se asocia más comúnmente con los injertos. distal to the región inguinal (1–6%). La infección puede ocurrir dentro de los 30 días posteriores al injerto, pero con mayor frecuencia ocurre meses o años después. Se diagnostica mediante examen físico e imagen, que muestra breast tractos o pseudo-aneurismas (bolsas de sangre en el torrente sanguíneo) en el sitio de la anastomosis vascular (una conexión entre blood vessels) [8].
Válvula protésica endocarditis
La endocarditis se debe a S. epidermidis en 15 a 40% de los casos. El diagnóstico se logra mediante hemocultivos positivos repetidos con hallazgos sugestivos de eco transtorácico (el 80% tendrá válvula dysfunction e intracardiaco abscess), generalmente> 12 meses después de la colocación de la válvula.
Endocarditis valvular nativa
Esta forma de endocarditis rara vez es causada por estafilococos coagulasa negativos, y ocurre en solo el 8% de los casos de endocarditis. Es debido a hematogenous siembra de válvulas cardíacas y endocardio previamente dañados o malformados [8].
Infección marcapasos cardíaco
Estafilococo coagulasa negativo, predominantemente S. epidermidis, es el patógeno culpable en el 25% de las infecciones de marcapasos. Alrededor del 25% de las infecciones ocurren dentro de 1 a 2 meses de la inserción del dispositivo, debido a inoculation en el momento de la colocación del dispositivo. Los síntomas incluyen inflammation en el sitio del bolsillo del marcapasos, bacteriemia sistémica y endocarditis del lado derecho.
El diagnóstico se logra mediante el cultivo del bolsillo del generador y del propio dispositivo, o mediante múltiples hemocultivos positivos secuenciales con la misma cepa de bacterias. [8].
Infecciones de prótesis ortopédicas
Los estafilococos coagulasa negativos son generalmente inoculated en el momento de la cirugía, pero permanece indolent y solo está presente entre 3 meses y dos años después. S. epidermidis es el principal patógeno en estas infecciones con algunos casos causados por S. lugdunensis.
El diagnóstico se determina mediante informes de dolor articular inexplicable junto con un alto erythrocytes velocidad de sedimentación, hallazgos positivos en la exploración ósea y cultivo de la prótesis. Puede haber infecciones protésicas articulares negativas en cultivo, que se manifiestan como un aflojamiento aséptico de las articulaciones. [8].
Infecciones de derivación del sistema nervioso central
Los estafilococos coagulasa negativos son responsables de más del 50% de las infecciones por derivación del sistema nervioso central. Los factores de riesgo son:
- Edad <6 meses
- Reinserción de derivación
- Falta de experiencia del cirujano.
- Una larga operación.
Los síntomas incluyen fiebres inexplicables dentro de los dos meses posteriores a la colocación de la derivación o disfunción de la derivación. El diagnóstico definitivo se determina mediante cultivo positivo a partir de líquido cefalorraquídeo extraído de la derivación o ventrículos, o cultivo positivo de la derivación [8].
¿Cómo los estafilococos coagulasa negativos causan infección sistémica?
Los estafilococos coagulasa negativos obtienen acceso a través de superficies de piel con grietas, comúnmente durante procedimientos médicos o de enfermería. El mecanismo clave es la capacidad de las bacterias para formar biopelículas en las superficies de los equipos médicos implantados, donde las bacterias se replican y diseminan dentro de la circulación sistémica. [9].
Los pasos clave son:
- Los estafilococos coagulasa negativos se unen a la superficie biótica (el tejido huésped) o la superficie abiótica (el dispositivo médico), recubriéndolo con adhesinas (bacterial appendices que se adhieren a la superficie de la piel).
- Las bacterias se multiplican y se adhieren entre sí en células de varias capas. aggregates a través de la producción de proteínas ancladas a la pared celular y proteínas asociadas a la superficie, formando una biopelícula.
- El polisacárido de la biopelícula intercelular accession (PIA) lo ayuda a madurar gradualmente en una estructura compleja de múltiples capas con canales llenos de líquido asegurando que todas las capas tengan suficientes nutrientes para el crecimiento. Es tolerante a los antibióticos y puede evadir las defensas del huésped, como phagocytosis [1,8].
- Las células individuales o grupos de células se disocian de la biopelícula y se diseminan a otros sitios a través del torrente sanguíneo para iniciar la colonización y la formación de nuevas biopelículas. [1,8,9].
¿Cuál es el tratamiento para la infección por estafilococos coagulasa negativos?
Al tratar las infecciones por estafilococos coagulasa negativos, el médico debe considerar lo siguiente:
- Site of infection
- Estado inmune del huésped
- Presencia de equipo médico permanente [1].
La base del tratamiento es la terapia antibiótica sistémica adecuada y la extracción del implante culpable. [8].
Aproximadamente el 90% de las infecciones son resistentes a la penicilina. La vancomicina es la droga de elección. Si se confirma que el organismo es susceptible a la meticilina, la vancomicina puede reemplazarse por penicilina resistente a la lactamasa o una cefalosporina de primera o segunda generación. Los antibióticos más nuevos con actividad contra los estafilococos coagulasa negativos son daptomicina, linezolid, clindamicina, telavancina, tedizolid y dalbavancina. [1,9]. Se puede agregar gentamicina o rifampicina para las infecciones profundas.
La duración del tratamiento depende del sitio de la infección. (Se puede encontrar información detallada sobre la duración del tratamiento en las guías publicadas por la Sociedad de Enfermedades Infecciosas de América).
- Bacteriemia aislada sin visceral participación:> 7–14 días [9]
- Infección por catéter intravascular si se retira el catéter intravascular infractor, siete días [8]
- Infección por marcapasos cardíacos: retire el dispositivo y administre antibióticos intravenosos durante 4 a 6 semanas [8]
- Infección del sistema nervioso central: retire la derivación, drene los ventrículos y administre vancomicina y gentamicina por vía intravenosa e intraventricular más rifampicina oral; la nueva derivación debe insertarse después de que el líquido cefalorraquídeo se haya esterilizado
- Infecciones de prótesis articulares: esto implica un procedimiento de reemplazo en dos etapas con una tasa de éxito del 99%:
- Nivel 1: resection de la prótesis involucrada y los tejidos afectados con seis semanas de antibioticoterapia
- Etapa 2: nueva reimplantación de articulaciones después del tratamiento con antibióticos [8].
Other treatments
Debido a la correlación entre mucous membrane colonización y bacteriemia posterior, se puede administrar tratamiento para disminuir mucous membrane colonización con estafilococos coagulasa negativos. Uno sugirió que el enfoque es current mupirocina para la descolonización nasal y un glucopéptido oral, como el ramoplanina, para la descolonización intestinal. [11].
¿Cuál es el resultado de la infección por estafilococos coagulasa negativos?
La bacteriemia por estafilococos coagulasa negativa es una afección médica grave asociada con morbidity and mortality.
- Septic Se ha informado un shock en el 22% de los pacientes, con una tasa de mortalidad del 37%.
- Aproximadamente el 50% de las muertes en pacientes con shock séptico son secundarias a bacteriemia por estafilococos coagulasa negativos [10].
- La infección por marcapasos cardíacos estafilocócicos coagulasa negativos también tiene una alta tasa de mortalidad de hasta 66% [8].
- La endocarditis valvular protésica estafilocócica con coagulasa negativa tiene una mortalidad de 24 a 36% [8,10].
- Aunque las infecciones neonatales negativas a la coagulasa conllevan una mortalidad relativamente baja en 0.3-1.6%, estas infecciones están asociadas con morbilidad y estadías prolongadas en el hospital [8].
- Las infecciones protésicas de injerto conllevan una mortalidad del 17% y una morbilidad del 40%, generalmente por amputación. La tasa de mortalidad para aortic los injertos son alrededor del 50% [8].

