Qual é o dedo do pé azul? síndrome?
Síndrome do dedo azul, também conhecida como oclusivo vasculopatia, É uma forma de agudo digital isquemia em que um ou mais dedos ficam azuis ou roxos. Também pode haver áreas dispersas de petéquias ou cianose das solas dos pés.
A síndrome do dedo azul está associada a um pequeno vaso. oclusão e isso pode acontecer sem precedentes óbvios trauma ou distúrbios que produzem generalizado cianose, como hipoxemia ou metahemoglobinemia [1]. Na maioria das vezes, ocorre em um homem mais velho que teve um vascular processo.
Síndrome do dedo azul
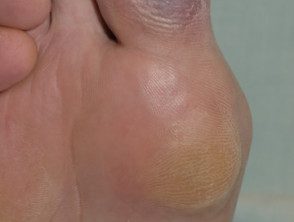
Síndrome do dedo azul: isquemia
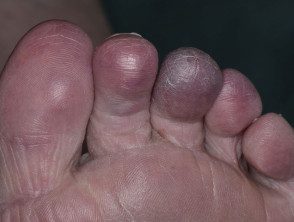
O que causa a síndrome do dedo azul?
A característica descoloração azul e a dor na Síndrome do Dedo Azul são causadas pelo fluxo sanguíneo prejudicado ao tecido, resultando em isquemia. O fluxo sanguíneo prejudicado é devido a um ou mais dos seguintes fatores:
- Diminuído arterial fluxo
- Estragado venoso saída
- Anormalidades no sangue circulante.
Eles não são mutuamente exclusivos. Por exemplo, a circulação sanguínea anormal pode induzir vasculite e subsequente trombose do arteríolas e capilares fornecimento de sangue aos dedos dos pés, resultando em diminuição do fluxo arterial.
As causas da síndrome do dedo azul
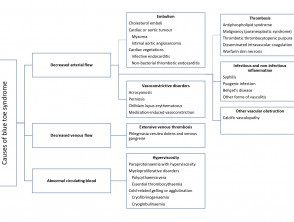
Adaptado de Hirschmann JV, Raugi GJ. J Am Acad Dermatol 2009
Diminuição do fluxo arterial
O bloqueio ou estreitamento das artérias por pequenos coágulos que levam à síndrome do dedo azul pode ser o resultado de várias condições diferentes.
Embolização
- Colesterol os êmbolos são fragmentos de colesterol ou fibrina–plaquetária material liberado na corrente sanguínea por arterioscleróticos ulcerados pratos nas artérias grandes (por exemplo, aorta, artérias ilíacas e femorais) e são a causa mais comum da síndrome do dedo azul. Fatores de risco incluem tabagismo, hipertensão, níveis elevados de colesterol e uma recente angiograma ou cirurgia vascular.
- Embolização (formação de um desentupidor, uma massa flutuante na corrente sanguínea que pode obstruir as artérias) também pode ocorrer espontaneamente [2].
- Os êmbolos podem se originar de um coração tumor ou de vegetações (coágulos ou crescimentos feitos de fibrina e sangue plaquetas) de um coração mixoma ou endocardite (séptico embolia). É raro o desenvolvimento de uma embolia sem nenhum fator de risco cardiovascular aparente ou correndo evento [3].
Trombose
- Pode ocorrer trombose nos pequenos vasos dos pés.
- Pode ser o resultado de síndrome antifosfolípide, tromboangiite obliterante, malignidadetrombocitopênica trombótica roxa, disseminado intravascular coagulaçãoe pele induzida por varfarina necrose [1].
Distúrbios vasoconstritores
- Estreitamento de vasos sanguíneos nos pés, pode ser o resultado de uma contração da parede muscular.
- Na doença de Raynaud, a vasoconstrição tende a afetar vários dedos mais severamente que os dedos.
- As causas incluem vasoconstrição induzida por drogas (por exemplo, um betabloqueador ou uma droga ilícita como cocaína) e / ou acrocianose [1].
Infeccioso e não infeccioso inflamação
A oclusão também pode ser causada por sífilis, piogênico infecção (septicemia), Doença de Behçet e outras formas de vasculite [1,4].
Outras causas de obstrução vascular.
Vasos sanguíneos estreitos podem ser causados por doença vascular calcificada (calcifilaxia) [5].
Saída venosa comprometida
A drenagem venosa anormal associada à trombose venosa extensa produz dolens cerulean dolens (uma forma dolorosa da síndrome do dedo azul associada à perna. edema) Muitos pacientes têm fatores predisponentes para trombose venosa, incluindo:
- Imobilidade
- Distúrbios da coagulação
- A gravidez
- Trauma anterior da perna
- Malignidade [6].
Anormalidades no sangue circulante.
Síndrome do dedo azul pode ser devido a sangue anormal constituintes. Consulte a página DermNet NZ sobre as condições da pele de hematológico desordens
- Tamponamento de plaquetas
- Distúrbios mieloproliferativos (por exemplo, policitemia rubra vera e trombocitemia essencial)
- Paraproteinemia (quais causas hiperviscosidade)
- Crioglobulinemia
- Criofibrinogênese
- Aglutinina fria anemia
- Hemoglobinúria paroxística noturna [7]
Quais são as características clínicas da síndrome do dedo azul?
As características clínicas da síndrome do dedo azul podem variar de um dedo azul isolado e doloroso a um difuso doença do sistema de múltiplos órgãos que pode imitar outros sistêmico Doenças Qualquer órgão ou tecido pode ser afetado, embora a pele e os músculos esqueléticos das extremidades inferiores estejam quase sempre envolvidos. [8]
Cutâneo as anormalidades são geralmente um dos primeiros sintomas; mais comumente, descoloração azul ou roxa dos dedos afetados [9]. A descoloração pode afetar um pé ou ambos, dependendo da base fisiopatologia. Muitas vezes é doloroso e pode estar associado a claudicação.
Em uma série de 223 pacientes com embolização do colesterol, os achados cutâneos mais frequentes foram:
- Livedo reticular ou livedo racemosa (no 49% de pacientes com manifestações cutâneas)
- Gangrena (35%)
-
Acrocianose (28%)
- Ulceração (17%)
- Nódulos (10%)
-
Roxo (9%).
Livedo reticular pode não serpalidez ou palidez quando a descoloração desaparecer com a pressão e / ou desaparecer com a elevação das pernas [10]. O clareamento ocorre nos estágios iniciais da síndrome do dedo azul, pois o fluxo lento do sangue dessaturado resulta em obstrução temporária do fluxo sanguíneo [1].
- A dor no dedo do pé ou nos dedos afetados geralmente é de início agudo e ocorre em repouso. Áreas não branqueadas do pé e distal o membro também pode ser doloroso [11].
- Os dedos afetados estão frios em comparação com as partes não afetadas do pé, que são mais quentes e com boa aparência.perfundido [6] Os pulsos do pé podem ser normais.
- Periférico pulsos de pé podem ser palpável Se ocorrer uma oclusão nas pequenas artérias e arteríolas, em vez de nas grandes artérias palpáveis [6].
Quais são as complicações da síndrome do dedo azul?
Formas leves da síndrome do dedo azul têm uma boa previsão e desaparecer sem rescaldo [1]. No entanto, fragmentos de colesterol que bloqueiam os vasos sanguíneos de outros órgãos podem levar a um distúrbio de múltiplos órgãos. [1]. O envolvimento renal tem um prognóstico ruim.
Pacientes com síndrome do dedo azul não tratados por embolização podem apresentar mais embolia nas semanas seguintes, resultando em oclusão substancial e isquêmico perdida de dígitos, antepé e membro (gangrena seca), necessitando de amputação [6].
Como é diagnosticada a síndrome do dedo azul?
A síndrome do dedo azul é um diagnóstico clínico baseado na história do paciente e nos achados do exame. Determinar a causa subjacente da síndrome do dedo azul é importante para orientar o tratamento. [1]. Geralmente, existem pistas para a avaliação clínica, mas para confirmar o diagnóstico, pesquisas na forma de exames laboratoriais de sangue, biópsiase radiológico Imagens são necessárias.
A história e o exame devem se concentrar em:
- Hipertensão ou outros fatores de risco para hipercolesterolemia e aterosclerótico doenças
- Febre (indicando êmbolos de colesterol, endocardite infecciosa, mixoma, púrpura trombocitopênica trombótica e coagulação intravascular disseminada)
- Sopro cardíaco (endocardite infecciosa e mixoma atrial)
-
Livedo reticular (embolia do colesterol, mixoma, síndrome antifosfolípide, síndrome da hiperviscosidade, criofibrinogênese, crioglobulinemia e calcifilaxia)
- Edema extenso no ipsilateral perna (dolens cerúleo da fleuma)
- Placas de Hollenhorst (êmbolos de colesterol) foram observadas no exame da retina
- Veias dilatadas, sangramento e exsudatos no exame da retina (síndrome de hiperviscosidade) [1-3].
Um hemograma completo que inclui um diferencial de glóbulos brancos, eritrócitos taxa de sedimentação e proteína C-reativa pode indicar elevado inflamatório Marcadores Geralmente são inespecíficos na síndrome do dedo azul e podem ocorrer com os êmbolos de colesterol, além de muitos outros processos inflamatórios. O hemograma e o filme de sangue periférico podem ajudar a diagnosticar medula óssea ou autoimune Doenças hepáticas e renal Os recursos também devem ser verificados.
Outros exames de sangue mais específicos podem incluir:
- Testes de coagulação para coagulação intravascular disseminada.
- Antinuclear anticorpos
- Anticorpos antifosfolípides
- Hemoculturas (por suspeita de embolia séptica)
- Hemólise tela
- Aglutininas frias
- Nível de criofibrinogênio
- Crioglobulina nível
- Sérum e proteína na urina eletroforese e imunofixação
- Hepatite C (por suspeita de crioglobulinemia)
-
Sífilis sorologia [1].
As imagens podem incluir:
- Um peito varredura óssea e / ou torácica e abdominal tomografia computadorizada ou imagem de ressonância magnética para pesquisar qualquer aórtica ateroma e subjacente Câncer em condições malignas associadas
- Angiografia periférica e exploração das artérias dos membros (para localizar estreitamento, oclusão e / ou determinação da fonte de êmbolos)
- Ultrassom do abdome e um duplex venoso ultrassom digitalizar para detectar trombose venosa profunda
- UMA ecocardiograma para detectar tumores cardíacos ou vegetações devido a endocardite [1,12].
Um diagnóstico definitivo é geralmente feito pelo histopatológico confirmação de um biópsia da pele afetada ou de outros tecidos envolvidos [13]. As biópsias em pacientes com suprimento vascular periférico inadequado devem ser realizadas com cautela, pois é provável que as cicatrizes sejam ruins no local da amostra. Os achados histopatológicos da embolia do colesterol mostram cristais intravasculares de colesterol, que podem estar associados a macrófagos, células gigantese eosinófilos [13].
Qual é o tratamento para a síndrome do dedo azul?
Os princípios do tratamento giram em torno de abordar a causa da síndrome do dedo azul. Isso geralmente ocorre na forma de alívio da oclusão e restauração da continuidade dos vasos arteriais ou venosos. [6]
- Anticoagulação médica (especialmente medicamentos antiplaquetários) e procedimentos cirúrgicos endovasculares ou reconstrutivos são indicados para embolia e trombose, para remover a fonte do coágulo, resolver a oclusão e restaurar o fluxo sanguíneo.
- O tratamento hematológico pode ser necessário quando a síndrome do dedo azul é causada por hiperviscosidade [14].
- Os tratamentos de suporte e sintomáticos para a síndrome do dedo do pé azul incluem descanso, condições quentes, curativos apropriados e hidratação. [14]
Abordar os fatores de risco do paciente
Fatores de risco devem ser abordados em pacientes com doença aterosclerótica avançada, incluindo:
- De fumar cessação
- Ao controle hipertensão
- Redução de colesterol sérico.
Pacientes com estenótico As lesões devem ser acompanhadas com cuidado, pois a progressão da doença ateromatosa resultará em uma alta probabilidade de recorrência da síndrome do dedo azul [6].
