Introducción
No hay una causa única conocida para atópico dermatitis (eczema) y probablemente representa más de una condición. Existen muchas teorías sobre los mecanismos subyacentes. La investigación actual está investigando los roles de el sistema inmune, piel estructural gene mutaciones, defectos en las células de la piel (queratinocitos), la superficie de la piel microbioma (bacterias, virus y levaduras), y muchos otros factores.
Las teorías actuales identifican que la dermatitis atópica es principalmente una enfermedad del sistema inmune, con citoquinas siendo componentes críticos para la enfermedad. Estas citocinas, particularmente IL-4 e IL-13 (citocinas de la ruta Th2) e IL-22 (el eje Th22 citocina) causan defectos de barrera y inflamación que dan como resultado las características clínicas del eccema.
Dermatitis atópica
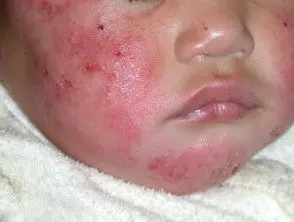
Eczema atopico
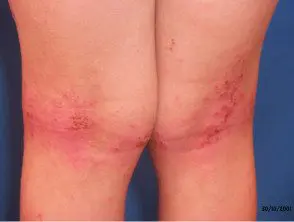
Eczema atopico
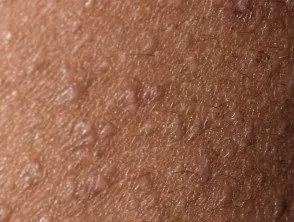
Cerca de la dermatitis atópica folicular
Que es atopia?
La atopia se refiere a la tendencia al asma, eccema y heno. fiebre. La atopia se hereda principalmente (genético) Se caracteriza por una respuesta inmune hiperactiva a factores ambientales. Los mismos factores no tienen efecto sobre la piel de un no atópico. Sin embargo, a pesar de su origen genético, algunos niños de una familia atópica nunca desarrollan dermatitis atópica y los niños sin antecedentes familiares pueden sufrirla.
La dermatitis atópica es una enfermedad de todo el cuerpo que se manifiesta en la piel. Eventos que alteran el cuerpo de otras maneras (como viral infección, dentición, comer ciertos alimentos) puede tener un efecto sobre la dermatitis. Las erupciones también pueden ocurrir sin provocación obvia y pueden ser muy frustrantes.
El defecto de barrera heredado
Hay evidencia emergente de que la inflamación en la dermatitis atópica está asociada con anormalidades hereditarias y mediadas en la barrera cutánea. Esta falla de barrera provoca un aumento permeabilidad de la piel y reduce su antimicrobiano función.
La principal anomalía hereditaria causando la función de barrera desordenada Es la expresión de filagrina. Las filagrinas son filamento-asociadas proteínas que se unen a bordillo fibras en el epidérmico células. El gen para la filagrina (FLG) reside en cromosoma 1 (1q21.3). Este gen se identificó por primera vez como el gen involucrado en ictiosis vulgaris La filagrina anormal se asocia con dermatitis atópica de inicio temprano, grave y persistente.
Se postula que la pérdida de filagrina produce:
- Corneocito deformación (aplanamiento de las células superficiales de la piel), que interrumpe la organización de la extracelular lípido (grasa) – las bicapas lamelares.
- Una reducción en los factores hidratantes naturales, que incluyen metabolitos de pro-filagrina.
- Un aumento de la piel pH que alienta a serina proteasa actividad – estos son enzimas que digieren las enzimas procesadoras de lípidos y las proteínas que mantienen unidas las células epidérmicas. Serina proteasas También generan citocinas activas como IL-1a e Il-1beta y promueven la inflamación de la piel.
Las proteínas bajo investigación en el eccema atópico incluyen compuestos estructurales, como hornerina, cornulina, claudina 1/23 y ceramidas, enzimas, como la calicreína (una proteasa) y serina peptidasas.
El sistema inmune
El sistema inmune se desarrolla en los primeros seis meses de vida. Generalmente hay un equilibrio de los dos tipos principales de T Helper linfocitos (glóbulos blancos pequeños), Th-1 y Th-2. En la dermatitis atópica, a menudo hay un desequilibrio, con muchas más células Th-2 y sus mensajeros químicos asociados (citocinas). En algunos niños, también hay altos niveles de anticuerpo inmunoglobulina E (IgE) anticuerpos y eosinófilos (los glóbulos blancos asociados con alergia)
Las citocinas asociadas a Th2 contribuyen a la pérdida de la función de barrera cutánea:
- El agua se pierde
- Irritantes puede penetrar (jabón, detergente, solventes, suciedad, etc.)
- Alérgenos puede penetrarlo (pólenes, polvo-Pizca antígenos, microbios)
El especializado células inmunes del epidermis (Células de Langerhans) tienen una mayor respuesta a estos antígenos en dermatitis atópica e interactuar con dérmico Células T para producir una respuesta Th2 aún mayor exacerbar El defecto de la barrera.
- Ceramida (un ácido graso) se reduce
- Filaggrina se reduce
- Antimicrobiano péptidos son reducidos
- Las bacterias colonizan e infectan la piel.
- Las infecciones son más difíciles de curar. controlar
Por lo tanto, tanto la composición genética de los factores ambientales individuales como los externos contribuyen a la probabilidad de desarrollar eccema, su gravedad y su respuesta al tratamiento.
Muy raramente, la dermatitis atópica puede deberse a una deficiencia inmunitaria hereditaria subyacente, como Job síndrome. En esta enfermedad, la dermatitis aparece muy poco después del nacimiento y se complica por infecciones graves.
El microbioma
Las funciones de los componentes microbianos de la flora de la piel han sido recientemente de interés para los investigadores de dermatitis atópica. Se postula que diferentes organismos en diferentes sitios del cuerpo podría explicar la característica distribución de lesiones activas de dermatitis atópica, por ejemplo en los pliegues húmedos del codo y la rodilla.
El microbioma probablemente contribuye a la normalidad y anormalidad. inflamatorio respuestas en la piel. Los brotes de dermatitis atópica están acompañados por un proliferación de Staphylococcus aureus en la piel lesionada y una reducción en la biodiversidad del cutáneo microbioma (disbiosis), con menos levaduras malassezia y cutibacterias que las presentes en la piel normal. Los investigadores informan que emolientes Puede aumentar la biodiversidad en la piel del eccema.
Otro foco de investigación es el papel del microbioma intestinal.
¿Qué hace que la piel se seque?
La piel seca es un firmar de la pérdida de la función de barrera. Los factores que hacen que la piel esté aún más seca pueden hacer que el eccema sea más difícil de controlar:
- Clima invernal
- Lavado frecuente particularmente con agua muy caliente.
- Lavado en agua dura (que aumenta el pH)
-
Jabón (que también aumenta el pH) y antisépticos.
- Bajo humedad
- Altas temperaturas ambiente
- Cloro en piscinas
Una breve ducha o baño una vez al día es suficiente si tiene la piel seca. Sin embargo, su médico puede recomendarle específicamente bañarse durante más tiempo o con mayor frecuencia durante el agudo fase ampollada de eczema. Use un limpiador sin jabón.
Uso regular de un emoliente Ayuda a la piel a retener la humedad y combatir la sequedad.
¿Cuál es el papel de los irritantes?
La mayoría de las personas con eccema notarán que ciertas cosas parecen irritar su piel con picazón o picazón inmediatas y también pueden causar un brote de eccema (irritante dermatitis de contacto). Estos no son alergias.
- Jabón
- Detergentes para ropa dura
- Fibras gruesas (lana y sintéticas) y costuras en ropa interior.
- Cosmética y perfumes.
- Prescrito y en el mostrador cremas de tratamiento
- Ambientes polvorientos
Es de sentido común evitar las sustancias que irritan.
- Diluir el lavado polvo: use una pequeña cantidad en cada carga y asegúrese de que la ropa esté bien enjuagada en agua dulce. Seleccione detergente para ropa sin perfume.
- Si usa jabón para lavarse las manos, enjuague bien.
- Use guantes y ropa de protección para protegerse contra los detergentes, productos químicos de limpieza, solventes, etc. en el trabajo y en el hogar.
- Limite las preparaciones aplicadas a la piel a las prescritas específicamente para el eccema.
El papel de la infección.
Antígeno estímulo
Los organismos infecciosos juegan un papel importante en desencadenar y agravar la dermatitis atópica. Las bacterias (particularmente los estafilococos) y en algunos pacientes las levaduras (malassezia y candida) contribuyen a crónico inflamación.
Bacteriano infección
Las personas que tienen dermatitis atópica son particularmente propensas a las infecciones de la piel con Staphylococcus aureus.
- Esto se debe en parte a las roturas en la piel seca y dividida, al rascarse y a la función de barrera disminuida.
- También parecen tener una capacidad reducida para combatir estos organismos comunes.
- Las bacterias que causan infección también se encuentran comúnmente en la piel sana. El aceite sobre la piel sana es un mecanismo protector contra invasor infección porque las bacterias son lipofóbicas (literalmente “temen a la grasa”). Las bacterias estafilocócicas prosperan e invaden la piel seca y atópica.
- Los péptidos antimicrobianos en la superficie de la piel normalmente combaten estas bacterias pero pueden ser deficientes en estrato córneo de dermatitis atópica.
Como resultado, las personas con dermatitis atópica con frecuencia sufren de forúnculos, foliculitis y eccema infectado.
La infección hace que el eccema empeore y se vuelva más resistente al tratamiento habitual con emolientes y actual esteroides S. aureus produce enterotoxina. Esto induce la producción de IgE específica de enterotoxina, lo que resulta en la proliferación y reclutamiento de más células T y dermatitis agravante.
A menudo se requieren antibióticos para eliminar la infección y controlar el eccema. Sin embargo, los antibióticos pueden reducir la biodiversidad del microbioma.
Infecciones virales
-
El virus del herpes simple causa herpes labial y herpes genital. Infecta fácilmente la piel de pacientes con dermatitis atópica y puede propagarse rápidamente para causar una infección grave conocida como eccema herpético (ver Complicaciones de la dermatitis atópica).
-
El molusco contagioso y las verrugas virales también tienden a ser más numerosas y persistentes en las personas con dermatitis atópica.
Infecciones micóticas
- Algunos adultos tienen un patrón de eccema escamoso en la cara y el cuello, que está relacionado con la colonización de la piel por malassezia. En estos pacientes, las pruebas de detección de malassezia pueden ser positivas y la IgE específica de malassezia puede detectarse en los análisis de sangre. El eccema puede mejorar con un tratamiento antimicótico tópico u antimicótico oral (itraconazol o ketoconazol). El tratamiento antimicótico intermitente (por ejemplo, una vez a la semana) a menudo se requiere a largo plazo.
-
Candida (candidiasis) también tiene más probabilidades de prosperar en áreas de eczema mal controladas y húmedas.
Las infecciones por dermatofitos (tiña) no parecen ser más predominante en dermatitis atópica
Alergenos y eccema
- Hay muchos conceptos erróneos y controversias con respecto al eccema y la alergia. Es probable que las personas que tienen dermatitis atópica asociada con IgE elevada tengan alergias a los alimentos o factores ambientales como el pasto, la caspa de gato y el polvo. ácaros. Sin embargo, estas alergias a menudo son independientes de su eccema, es decir, a pesar de que el paciente tiene una prueba de alergia positiva, la exposición al alergeno No afecta directamente la gravedad del eccema.
- La investigación actual indica que los defectos de la barrera cutánea que se producen en la dermatitis atópica alteran la función inmune y, por lo tanto, pueden inducir una alergia alimentaria de forma secundaria.
- Es común que las pruebas de detección de alergia sean positivas en individuos atópicos debido a la extrema sensibilidad de eccematoso piel a cualquier insulto. Las pruebas se realizan rascando la piel con una pequeña cantidad de un alérgeno potencial, como la caspa de gato. En las personas con eccema, rascarse la piel puede causar una marca elevada, es decir, un resultado positivo de la prueba incluso sin ningún alérgeno (esto se llama falso positivo). Esto significa que la prueba no es confiable para diagnosticar alergias en personas con eccema.
- Los análisis de sangre (RAST) miden el nivel de IgE específica para diferentes alérgenos. También tienen una alta tasa de falsos positivos y pueden no reflejar el efecto del alérgeno sobre la dermatitis atópica.
- Si hay una alergia verdadera Y la exposición al alergeno resulta en un empeoramiento persistente del eccema, la eliminación del alergeno del ambiente del paciente afectado puede mejorar el eczema.
Alergias a los alimentos
Las alergias alimentarias afectan a aproximadamente un tercio de los niños con eccema. Con mayor frecuencia son huevos, leche de vaca, soja, trigo, maní y pescado. La reacción puede ser aguda. urticaria (urticaria) a veces acompañada de hinchazón de la cara y la lengua (angioedema) o dolor abdominal poco después de ingerir la comida ofensiva. Causas severas de alergia anafilaxia y el paciente puede colapsar e incluso morir. Cualquier pequeña cantidad de alérgeno alimentario puede causar esta respuesta. Estas reacciones no son eccema.
Sin embargo, el eccema puede verse agravado por ciertos alimentos de otras maneras (intolerancia alimentaria).
- Algunos alimentos, particularmente frutas, contienen salicilatos. Los salicilatos pueden aumentar histamina liberar y, por lo tanto, causar picazón temporal y enrojecimiento. Esto no es una alergia.
- Los padres a menudo sospechan alergias alimentarias en niños con dermatitis atópica porque notan que el eccema empeora cuando se introducen nuevos alimentos. Si bien es muy común que el eccema se vuelva más difícil de manejar cuando se introducen nuevos alimentos, es muy raro que se deba a una verdadera alergia. Como el eccema tiende a reflejar otras tensiones que enfrenta el cuerpo, cualquier nuevo desafío, como el sistema digestivo que se está acostumbrando a un nuevo alimento, puede causar un aumento temporal de los síntomas del eccema. Así como el intestino tarda un tiempo en tolerar ciertos alimentos nuevos, también lo hace la piel.
- El aumento de los síntomas del eccema tiende a mejorar después de aproximadamente un mes de la nueva comida. Los bebés y los niños prueban constantemente nuevos alimentos, por lo tanto, esta dificultad con el eccema puede durar varios meses. Como una amplia variedad de alimentos es muy importante para los niños pequeños, vale la pena perseverar con las crecientes demandas de manejo del eczema durante este período. Restringir los alimentos de manera excesiva e innecesaria puede causar más daño a la salud del niño que un empeoramiento transitorio del eczema.
- Si tiene una fuerte sospecha de alergia a los alimentos, consulte a un alergólogo para que lo asesore. Consulte a un dietista registrado para asegurarse de que cualquier dieta restrictiva siga siendo nutricionalmente sana.
Alergias ambientales
Los alérgenos ambientales a veces pueden estar relacionados con la dermatitis atópica. Muchos niños con dermatitis atópica son alérgicos al pasto, los ácaros del polvo y la caspa de gatos. Por lo general, esto se manifiesta como una reacción inmediata con secreción nasal, estornudos e inflamación de los ojos, y mejora después de la eliminación de la fuente de alergia. Es raro que este tipo de alergia provoque un empeoramiento persistente del eccema.
- Un resultado positivo de la prueba para un alergeno ambiental puede ser inútil en el manejo del eccema. Esto se debe en parte a la alta tasa de reacciones falsas positivas como se explicó anteriormente y en parte a que evitar estos alérgenos es muy difícil, si no imposible.
- La exposición a los ácaros del polvo puede reducirse, pero no eliminarse, aspirando regularmente la casa, manteniendo alejados los juguetes blandos y la ropa en los armarios, limitando las alfombras del piso, lavando la ropa en agua caliente y usando un colchón protector y fundas de almohadas.
- El polen de hierba es muy difícil de evitar a menos que el niño tenga prohibido jugar afuera.
- La relación entre la alergia a la caspa del gato y el eccema es controvertida. Existe alguna evidencia que sugiere que tener más gatos en la casa temprano en la vida protege a los niños de desarrollar atopia (asma, eczema y fiebre del heno). No está claro en este momento si se debe aconsejar a las personas con alergia a la caspa del gato que se deshagan de su gato o no.
La dermatitis alérgica de contacto es igualmente común en personas sin dermatitis atópica.
Estrés
- Los adultos y los niños pueden experimentar un exacerbación en eczema secundario a estrés físico, mental o social.
- El estrés puede venir en muchas formas. Cualquier otra enfermedad, incluido un resfriado común leve, puede causar un brote de eccema.
- El estrés social, como mudarse a una nueva área, cambios en la escuela, conflictos familiares, etc., también puede afectar el eccema.
- El eccema puede ser la fuente de estrés: es incómodo y puede ser una gran preocupación cosmética. El costo de los medicamentos y el tiempo libre para el paciente y el cuidador también pueden ser muy estresantes.
Clima
- El clima, sin duda, juega un papel importante en la severidad del eccema. Los climas fríos y húmedos pueden hacer que el eccema se vuelva más resistente al tratamiento. Mantener la temperatura incluso en toda la casa probablemente sea útil. Los deshumidificadores tienden a ser más beneficiosos para el asma que para el eccema, ya que la baja humedad ambiental puede resecar aún más la piel.
- Mudarse a una nueva casa o nueva área puede tener un efecto beneficioso o perjudicial sobre el eccema.
- La mayoría de las personas descubren que su eccema es mejor en los meses de verano. Esto se debe en parte a la mayor exposición a la luz ultravioleta, que (con moderación) puede tener un efecto beneficioso sobre el eccema. ¡Las quemaduras solares nunca son una buena idea! Un pequeño porcentaje de los que padecen eczema descubren que el sol empeora su eccema y debe protegerlos de la exposición al sol tanto como sea posible. Se llama fotosensible eczema.
- La mayoría de las personas con eccema se volverán más picantes y tendrán una piel más roja cuando estén calientes. Mantenerse fresco en ambientes calurosos usando un ventilador o aire acondicionado, y tener duchas o baños fríos ayudará.
- Elija ropa y ropa de cama de fibra natural extrafina para reducir la sudoración y ayudar a mantener la piel fresca. Evite las capas subyacentes de lana gruesa.

