Lo que esta mojado gangrena?
Gangrena la localizado muerte del tejido corporal. La gangrena húmeda es gangrena debido a necrotizante bacteriano infecciones, incluida la fascitis necrotizante. La gangrena húmeda debe distinguirse de la gangrena ‘seca’, que se debe a isquemia.
¿Qué causa las infecciones bacterianas necrotizantes?
Las infecciones bacterianas necrotizantes pueden ocurrir a través de cualquier ruptura en la piel u órgano interno. Son causados por 3 subgrupos bacterianos principales:
1. Necrotización polimicrobiana infección
Las infecciones necrotizantes polimicrobianas a menudo implican una mezcla de:
- cocos grampositivos
- varillas gramnegativas
- anaerobios, incluidas las especies de clostridios.
Las infecciones necrotizantes polimicrobianas tienden a afectar el tronco y perineo.
Los pacientes con estas infecciones generalmente tienen antecedentes de otros problemas médicos, especialmente diabetes, y es probable que sean ancianos. La lesión inicial en la piel puede haber pasado desapercibida.
Gangrena gaseosa
La gangrena gaseosa es particularmente grave y con mayor frecuencia se debe a Clostridium perfringens, que puede proliferar rápidamente en los músculos lesionados. Esta organismo Es ubicuo en el suelo y el polvo. La gangrena gaseosa fue muy predominante en la Primera Guerra Mundial, que complica el 6% de las fracturas abiertas y el 1% de todas las heridas abiertas. Clostridia libera alfa, beta y otros toxinas, que inducen la coagulación de la sangre en el sitio de la infección y provocan mionecrosis (muerte del tejido muscular). Flujo sanguíneo reducido, isquemia localizada y disminución pH resultar en un ambiente favorable para otros bacterias crecer. El gas está compuesto de nitrógeno, oxígeno, hidrógeno, sulfuro de hidrógeno y dióxido de carbono. Se propaga dentro de las fibras musculares permitiendo una rápida propagación de la infección.
2. Estreptococo y estafilococo del grupo A
Los estreptococos hemolíticos β (GAS) del grupo A, solos o asociados con especies de estafilococos, tienden a ser localmente agresivos y pueden provocar infecciones sanguíneas graves como tóxico conmoción síndrome.
Es probable que los pacientes con infecciones estreptocócicas y estafilocócicas sean más jóvenes y tengan una mejor salud general que aquellos con infecciones polimicrobianas. La ruta de entrada generalmente sigue trauma, incluyendo cirugía y uso de drogas intravenosas (ab). Las proteínas M producidas por GAS permiten que las bacterias se adhieran al tejido y evaden el sistema inmune. La proteína M también puede activarse T linfocitos, que puede conducir a una inflamatorio Respuesta de choque.
3. Marina gramnegativa organismos
Organismos marinos como Vibrio vulnificus son causas raras de gangrena y se han reportado principalmente en regiones costeras cálidas. La ruta de infección puede ser a través de una herida abierta expuesta al agua, o vía ingestión de ostras infectadas. Sistémico toxicidad tiende a ocurrir temprano.
¿Quién contrae infecciones bacterianas necrotizantes?
Los factores de riesgo para infecciones necrotizantes incluyen:
- Diabetes mellitus
- Aterosclerosis y periférico vascular enfermedad
- Trauma
- Cirugía, especialmente operaciones en colon o vesícula biliar
-
Droga intravenosa y insulina inyección
-
Infecciones de la piel, erosiones y úlceras
-
Mordeduras de animales e insectos.
- Visceral–cutáneo fístulas
- Percutáneo catéter inserción
- Abscesos
- Infección del tracto urinario
-
Dolor de garganta estreptocócico (amigdalitis)
-
Abuso de alcohol
-
Deficiencia inmune, incluido el virus de inmunodeficiencia humana (VIH) infección
- Inmunosupresión por medicamentos
- Anticoagulantes, especialmente la combinación de warfarina (coumadina) y heparina.
¿Cuáles son las características clínicas de las infecciones bacterianas necrotizantes?
Las características clínicas de las infecciones necrotizantes dependen de la ubicación y la causa.
Las infecciones necrotizantes con frecuencia se parecen a la celulitis o un absceso inicialmente, pero progresa a decoloración (azul a negro), maloliente descargay / o entumecimiento. Si el área afectada es interna, los síntomas pueden incluir confusión, fiebre, gases en los tejidos debajo de la piel, presión arterial baja y dolor persistente o intenso.
Los primeros signos de gangrena que deberían dar lugar a una investigación urgente son:
- Bullas (ampollas), a menudo hemorrágico
- Equimosis (moretones) anterior necrosis (muerte del tejido)
- Crepitación (gas en los tejidos)
- Cutáneo anestesia (entumecimiento).
Los signos menos específicos que deberían aumentar la sospecha clínica de infección necrotizante incluyen:
- Dolor desproporcionado a los signos de enfermedad.
- Hinchazón que se extiende más allá del área de la piel enrojecida.
- Toxicidad sistémica
- Progresión de la infección a pesar del tratamiento con antibióticos.
Las infecciones necrotizantes de la piel pueden progresar rápidamente a gangrena húmeda, a diferencia de la celulitis o el absceso.
Infecciones necrotizantes de la piel con gangrena
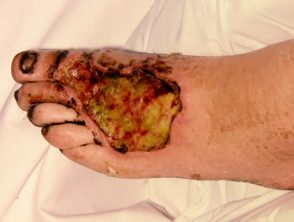
Infección cutánea necrotizante
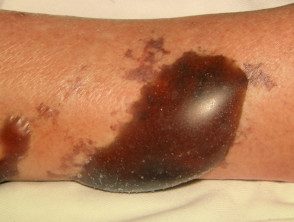
Infección cutánea necrotizante
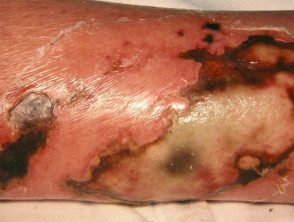
Infección cutánea necrotizante
Investigaciones en infecciones necrotizantes.
Pruebas de laboratorio
Se deben realizar hemocultivos para identificar organismos específicos involucrados en la infección.
La tabla a continuación fue desarrollada como un indicador de riesgo de fascitis necrotizante por Wong et al. en 2004. Se encontró que los puntajes ≥ 6 tenían un valor predictivo positivo del 92% y un valor predictivo negativo del 96%.
| Marcador de laboratorio | Evaluación de puntaje |
|---|---|
| CRP (mg / dL) | <150 = 0 puntos > 150 = 4 puntos |
| WBC (por mm3) | <15 = 0 puntos 15-25 = 1 punto > 25 = 2 puntos |
| Hb (g / dL) | > 13.5 = 0 puntos 11.6–13.5 = 1 punto <11.5 = 2 puntos |
| Suero sodio | > 135 = 0 puntos <135 = 2 puntos |
| Suero de creatinina | ≤ 1.6 = 0 puntos > 1.6 = 2 puntos |
| Suero glucosa | <180 = 0 puntos > 180 = 1 punto |
PCR: Proteína C-reactiva; Media pensión: hemoglobina.
Imagen
Las imágenes tienen un papel limitado en el diagnóstico de gangrena infecciosa.
- La radiografía simple puede demostrar subcutáneo enfisema (gas debajo de la piel) a veces presente en infecciones clostridiales.
- Connecticut el escaneo puede mostrar engrosamiento fascial, edema, gas subcutáneo y formación de abscesos.
- Resonancia magnética La exploración muestra hallazgos similares a la TC pero es menos específica ya que la mejora del tejido puede imitar otros procesos inflamatorios.
Exploración quirúrgica
- La cirugía es el estándar de oro para diagnosticar la fascitis necrotizante: el fascia Se separa del tejido circundante.
- Pequeña incisiones con la exploración local son útiles para identificar necrótico tejido en otros casos.
¿Cuál es el tratamiento para la gangrena húmeda establecida?
El tratamiento de la gangrena depende de la ubicación y la causa, pero se centra en:
- Quirúrgico radical desbridamiento +/- amputación
- Amplio espectro antimicrobiano terapia: la penicilina G, clindamicina, vancomicina y gentamicina pueden usarse para la terapia empírica para Staphylococcus aureus resistente a meticilina (MRSA), gramnegativo, gram-positivo y anaeróbico organismos
- Soporte hemodinámico.
La administración también puede incluir:
-
Terapia de desbridamiento de gusanos: los gusanos consumen tejido muerto e infectado
- Cirugía vascular para mejorar la circulación.
- Oxígeno hiperbárico, especialmente en pacientes con diabetes o enfermedad vascular periférica.
-
Intravenoso inmunoglobulina – Esto puede limitar la respuesta inflamatoria mediante la unión de toxinas estafilocócicas y estreptocócicas.
- Tratamiento de afecciones subyacentes como la diabetes.
los incidencia de la gangrena gaseosa en tiempo de guerra se ha reducido notablemente con la identificación y el aislamiento de casos, y el desbridamiento temprano, la amputación y el tratamiento de apoyo.
Cuál es el pronóstico para la gangrena húmeda?
El pronóstico en la gangrena húmeda depende de la extensión de la enfermedad, la causa subyacente y el momento del tratamiento adecuado.
Anaya et.al han construido una puntuación clínica para predecir los resultados del paciente para la gangrena infecciosa en función de varios criterios clínicos:
- Frecuencia cardíaca> 110 latidos por minuto
- Temperatura <36 grados centígrados
- Creatinina sérica> 1.5 mg / dL
- Edad> 50 años
- WBC> 40 000 por uL
- Hematocrito > 50%
Los pacientes con pocos de estos hallazgos tenían un riesgo de muerte del 6% en este estudio, mientras que los pacientes con varios hallazgos tenían un riesgo de muerte de hasta el 88%. El pronóstico puede variar ampliamente debido a la naturaleza agresiva de la gangrena si no se accede al tratamiento temprano.

