Que es gangrena?
Gangrene es el localizado muerte del tejido corporal. La gangrena seca se debe a una prolongación isquemia (infarto) o oxigenación inadecuada o falta de flujo sanguíneo. Isquemia que afecta proximal vasos sanguineos por lo general afecta las extremidades inferiores. La isquemia de las periferias puede causar gangrena en los dedos de manos y pies.
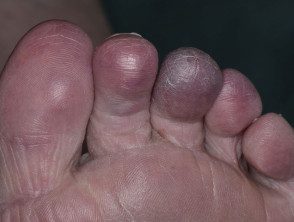
Gangrena periférica debido a isquemia

Gangrena seca debido a isquemia

Gangrena seca debido a isquemia

Gangrena seca debido a isquemia
¿Cuáles son los primeros signos de isquemia?
Proximal grave agudo La isquemia se presenta como una extremidad sin pulso pálida y paralizada. Esta es una emergencia quirúrgica porque puede progresar a gangrena extensa si la obstrucción no se elimina rápidamente.
Distal periférico vascular la obstrucción se presenta como parches azules, grises o morados, ampollas o úlceras al final de la dígitos. Ver punta azul síndrome.
La isquemia en otros sitios también puede resultar en localización necrosis de la piel y tejidos más profundos.
Isquemia periférica


¿Qué causa la isquemia?
La isquemia se debe a una aguda o crónico interrupción en el suministro de sangre y a menudo se debe a una combinación de ambos.
La isquemia aguda puede deberse a:
- Embolia
- Agudo arterial trombosis
- Vascular trauma
- Calcifilaxis
- Lesión por frío extremo (congelación)
- Infección-relacionado diseminado intravascular coagulopatía o púrpura fulminantes
Emboli
Los émbolos son partículas que fluyen a través del torrente sanguíneo hasta que se alojan en una unión arterial o estrechamiento. Emboli puede estar compuesto de:
- Colesterol Desalojado del corazón (80%) o una arteria grande (aorta, vaso ilíaco)
- Tumor
- Partículas infecciosas
- Grasa desprendida durante una operación
- Objetos extraños.
Los émbolos grandes se alojan en la bifurcación de la arteria femoral (43%), las arterias ilíacas (18%), la aorta (15%) y el poplíteo arterias (15%). Los pequeños se depositan en los dedos de manos y pies, palmas y plantas de los pies.
La obstrucción vascular también puede deberse a hiperviscosidad síndromes o proteínas circulantes anormales como las crioglobulinas o macroglobulinas.
Trombosis
La trombosis es un coágulo sanguíneo que surge dentro de un vaso sanguíneo. Los factores predisponentes incluyen:
- Septicemia
- Hipotensión (presión arterial baja)
- Bajo gasto cardíaco
- Un aneurisma (una protuberancia en la pared de una arteria debilitada)
- Aórtico disección (una división en la pared de la aorta)
- Injerto de derivación (un procedimiento quirúrgico)
- Aterosclerótica estrechamiento de la arteria.
Cualquiera que sea el primario Causa de la isquemia, la trombosis debido al flujo sanguíneo lento puede empeorarlo.
La isquemia crónica puede deberse a:
- Enfermedad arterial periférica
- Venoso insuficiencia.
Enfermedad arterial periférica
La enfermedad arterial periférica crónica se debe con mayor frecuencia a aterosclerosis. Esta es una acumulación de colesterol, fibrina y otras proteínas dentro de la pared arterial, lo que hace que el vaso se estreche y finalmente se bloquee por completo. Este proceso también se llama arteriosclerosis obliterante.
Los factores de riesgo para la enfermedad arterial periférica incluyen:
- Hipertensión (hipertensión)
- Hiperlipidemia (grasas altas en sangre)
- Diabetes
- Enfermedad cardiovascular que incluye infarto de miocardio, fibrilación auricular, enfermedad valvular
- Cerebrovascular enfermedad incluyendo accidente cerebrovascular, transitoria isquémico ataque
- De fumar
- Autoinmune enfermedades: vasculitis, artritiscoagulopatía
- Malignidad (cáncer)
La enfermedad arterial periférica también puede deberse a:
- Tejido conectivo enfermedad, incluyendo sistémico esclerosis
-
Enfermedad de Buerger (tromboangitis obliterante).
Insuficiencia venosa
Las venas pueden fallar al eliminar la sangre de los tejidos debido a la válvula disfunción (venas varicosas) y obstrucción por trombosis venosa profunda (TVP) o tromboflebitis. La alta presión dentro de las venas (hipertensión venosa) da como resultado el movimiento de proteínas y fibrina hacia el Tejido suave. Esto lleva a fibrosis, disfuncional capilar formación y necrosis grasa (lipodermatosclerosis). Cuando es grave, estos procesos pueden causar isquemia y gangrena.
Características clínicas de la obstrucción vascular.
Los signos de enfermedad vascular periférica dependen de qué tejidos son isquémicos y su gravedad. Un paciente puede presentar con:
- Claudicación (dolor intermitente en la pierna)
- Dolor en reposo
- Piel brillante, delgada, seca, pálida y fría.
- Frágil uñas
- La enfermedad más avanzada puede ser revelada por livedo reticularis (apariencia de red)
- Mala curación y ulceración (con mayor frecuencia úlceras en las piernas)
- Gangrena: un área de gris o negro necrótico (muerto) tejido.
Investigaciones en un paciente con isquemia o gangrena seca.
Cuando un paciente presenta isquemia periférica o gangrena de causa desconocida, se realiza un examen físico completo para evaluar el sistema vascular, incluido el corazón y los pulsos periféricos. Un electrocardiograma (ECG) evalúa la función cardíaca. La presión arterial se mide con Doppler ultrasonido de ambas extremidades inferiores y ambas extremidades superiores para calcular el índice tobillo-brazo (ABI).
- ABI 1–1.4 es normal cuando la presión en las extremidades inferiores es igual o mayor que en las extremidades superiores.
- ABI 0.5–0.8 indica enfermedad arterial leve a moderada.
- ABI> 0.5 indica enfermedad arterial severa.
Las imágenes para evaluar la enfermedad vascular periférica pueden incluir:
- Ultrasonido vascular: para localizar el sitio o sitios de obstrucción en arterias y venas.
- Angiografía – una exploración con un tinte para identificar el tipo, la ubicación y el alcance de la obstrucción vascular en la extremidad afectada.
- Radiografía de pecho.
- Resonancia magnetica (Resonancia magnética) – que puede reemplazar a la angiografía tradicional.
- Tomografía computarizada (Connecticut) – esto puede revelar calcificación y con contraste (tinte) puede revelar obstrucción vascular.
- Ecocardiograma – ultrasonido de las válvulas cardíacas para identificar una fuente de émbolos.
Los análisis de sangre evalúan el recuento sanguíneo, la función renal, los electrolitos, lípido perfil, coagulación estado y inflamatorio marcadores tales como dímero D y proteína C reactiva.
¿Cuál es el tratamiento para la gangrena isquémica?
El tratamiento de la gangrena varía según la ubicación y la causa, pero se centra en la cirugía radical. desbridamiento +/- amputación. Los procedimientos quirúrgicos también pueden incluir:
- Eliminación de embolo o trombo
- Cateterización con balón o stent
- Cirugía de derivación arterial o venosa
- Tratamiento con oxígeno hiperbárico.
El tratamiento médico puede incluir:
-
Agentes antiplaquetarios, que incluyen aspirina, clopidogrel, cilostazol y pentoxifilina.
- Agentes hipolipemiantes como las estatinas
- Tratamiento de afecciones subyacentes como la diabetes.
- Cesación de medicamentos que causan vasoconstricción
- Dejar de fumar
- Evitar la exposición del área afectada al frío.
Cuál es el pronóstico por gangrena?
El pronóstico de la gangrena isquémica depende de la extensión de la enfermedad, la causa subyacente y el momento del tratamiento adecuado.
Habrá cicatrices y puede haber alguna reducción en la función, especialmente si ha sido necesario un desbridamiento o amputación significativos. Reaparición de isquemia probablemente se deba a comorbilidad médica, especialmente diabetes.
