Anuncio
Cáncer de piel
Aplicación para facilitar el autoexamen de la piel y la detección temprana. Lee mas.
Que es desmoplástico melanoma?
El melanoma desmoplásico es una forma rara de invasor melanoma, una piel cáncer que surge de pigmento células (melanocitos)
- El melanoma desmoplásico a menudo involucra fibras nerviosas, cuando se llama melanoma neurotrópico.
- los maligno células dentro del dermis están rodeados de tejido fibroso.
- A veces surge debajo de un lentigo maligna, un tipo de melanoma en el lugar.
Melanoma desmoplásico
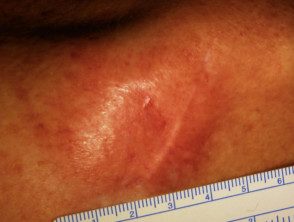
Melanoma desmoplásico
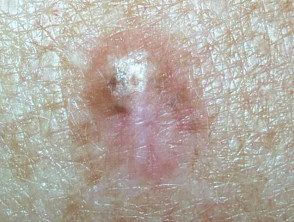
Imagen suministrada por MoleMap NZ
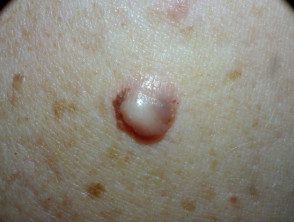
Imagen suministrada por MoleMap NZ
El manejo del melanoma está evolucionando. Para obtener recomendaciones actualizadas, consulte las guías de práctica clínica del Australian Cancer Council para el diagnóstico y el tratamiento del melanoma.
¿Quién contrae melanoma desmoplásico?
El melanoma desmoplásico representa aproximadamente el 1% del melanoma en Australia y Nueva Zelanda.
- Suele ocurrir en individuos de piel blanca.
- El melanoma desmoplásico es más común en hombres (65%) que en mujeres.
- La mayoría son personas mayores.
Los principales factores de riesgo para el melanoma desmoplásico son:
- Edad creciente
- Melanoma invasivo previo o melanoma in situ
- Piel clara que se quema fácilmente
- La piel dañada por el sol.
¿Cuáles son las características clínicas del melanoma desmoplásico?
El melanoma desmoplásico es más común en áreas de la cabeza y el cuello expuestas al sol (> 50%). El melanoma desmoplásico generalmente carece de los signos de advertencia de melanoma ABCD: asimetría, irregularidad del borde, variación de color, diámetro grande.
Se presenta como un área de piel engrosada que se agranda lentamente, a veces descrita como cicatriz-me gusta. A menudo es del color de la piel pero puede ser pigmentado. Se vuelve más distintivo en el tiempo, a menudo crece durante meses o años antes de ser reconocido. Las características incluyen:
- Consistencia firme similar a una cicatriz con una superficie lisa o irregular
- Plano o elevado pápula, placa o nódulo
- Tamaño> 6 mm y, a menudo, de 1 a 2 centímetros de diámetro en el momento del diagnóstico
- Bordes irregulares o regulares (más a menudo irregulares)
- Variable pigmentación – más a menudo de color de piel o rosa, pero también puede tener áreas de color marrón, gris, azul o negro.
El melanoma invasivo profundo a menudo tiene las siguientes características:
- Un engrosado lesión
- Mayor cantidad de colores, especialmente azul o negro.
- Ulceración o sangrado
- Picazón o picazón.
Cuál es el diagnóstico diferencial del melanoma desmoplásico?
No es raro que el melanoma desmoplásico pueda confundirse con otro benigno lesiones, tales como:
- Melanocítico naevi (moles)
- Dermatofibroma
- Hipertrófica cicatriz
- Neurofibroma.
¿Cuál es la causa del melanoma desmoplásico?
El melanoma desmoplásico se debe al desarrollo de células pigmentarias malignas (melanocitos) dentro de la dermis. Estas células pueden surgir dentro de otro tipo de melanoma o en la piel de apariencia normal anterior. Se desconoce qué provoca que los melanocitos se vuelvan malignos, pero es probable que sea una serie de cambios ADN.
¿Qué pruebas se deben hacer?
Es esencial diagnosticar con precisión el melanoma desmoplásico. Es importante contar con una historia clínica cuidadosa, lo que incluye señalar los tratamientos previos recibidos para lesiones no resueltas. La palpación es un paso importante, ya que una gran mayoría de melanomas desmoplásicos son indurada. El diagnóstico clínico es ayudado por la dermatoscopia y la piel. biopsia (generalmente excisión biopsia). Dependiendo del grosor y la proporción de desmoplasia dentro del melanoma invasivo, el centinela ganglio linfático Se pueden recomendar biopsias, estudios de imágenes y análisis de sangre.
Como el melanoma desmoplásico se encuentra comúnmente en la cabeza y el cuello, y con el lentigo maligno, es posible que si tales lesiones se biopsian solo parcialmente, se pueda pasar por alto el melanoma desmoplásico. Reflectancia confocal microscopía puede ser útil para ayudar a guiar el sitio de la biopsia.
Dermatoscopia
La dermatoscopia puede ser útil para distinguir el melanoma desmoplásico de otras lesiones cutáneas. Las características dermatoscópicas más frecuentemente observadas del melanoma desmoplásico son:
- Características melanocíticas en aproximadamente el 50% (glóbulos pigmentados o red)
- Asimétrico estructura y colores
- Regresión características: áreas similares a cicatrices, puntos grises
- Colores múltiples
- Atípico o polimorfo vascular modelo
- Estructuras cristalinas.
Biopsia
Si la lesión cutánea sospecha de melanoma desmoplásico, debe cortarse con urgencia (biopsia por escisión).
El diagnóstico patológico del melanoma puede ser muy difícil. Histopatológico Las características del melanoma desmoplásico incluyen:
- Un atípico paucicelular célula del huso proliferación, separados por fibrocolágeno estroma dentro de la dermis o subcutáneo grasa.
- Hay melanoma suprayacente en el lugar, típicamente de tipo lentigo maligno, en aproximadamente el 75% de los casos.
- Nervio infiltración o neurotropismo se encuentra en aproximadamente la mitad de desmoplástico melanomas.
- Linfocitico nodular agregados puede verse en asociación con melanoma desmoplásico, pero no son diagnósticos.
Las manchas inmunohistoquímicas para melanoma pueden ser útiles.
- S100 y Sox 10 suelen ser positivos.
- HMB-45 y Melan-A son generalmente negativos.
- nervio p75 factor de crecimiento es un marcador para el melanoma de células fusiformes.
Patología reporte
los patólogoEl informe debe incluir un macroscópico descripción del espécimen y melanoma (vista a simple vista) y una microscópico descripción.
- Diagnóstico de primario melanoma
- Espesor de Breslow al 0.1 mm más cercano
- Nivel de invasión de Clark
- Márgenes de escisión, el tejido normal alrededor de un tumor
- Mitótico tasa – una medida de qué tan rápido son las células proliferando
- Si hay o no ulceración
- La proporción del melanoma invasivo que es desmoplásico
El informe también puede incluir comentarios sobre el tipo de célula y su patrón de crecimiento, invasión de vasos sanguineos o nervios, inflamatorio respuesta, regresión y si hay un asociado nevo u otra forma de melanoma.
El melanoma desmoplásico se clasifica en subtipos “puro” o “mixto”, que reflejan el grado de desmoplasia. Los subtipos mixtos incluyen un componente de melanoma de células fusiformes.
- Subtipo puro: ≥ 90% de desmoplasia
- Subtipo mixto: <90% de desmoplasia
¿Qué es el grosor de Breslow?
El grosor de Breslow se informa para melanomas invasivos. Se mide verticalmente en milímetros desde la parte superior del capa granular (o base de ulceración superficial) hasta el punto más profundo de afectación tumoral. En la mayoría de los melanomas, es un fuerte predictor de resultados; cuanto más grueso es el melanoma, más probable es que metástasis.
En el melanoma desmoplásico, el grosor de Breslow suele ser grueso (3–4 mm). La supervivencia libre de enfermedad es peor para el melanoma con un grosor de Breslow> 4 mm, pero es ligeramente más favorable para el melanoma desmoplásico puro que otras formas de melanoma del mismo grosor.
¿Cuál es el nivel de invasión de Clark?
El nivel de Clark indica el plano anatómico de la invasión. Cuanto más profundo es el nivel de Clark, mayor es el riesgo de metástasis (propagación secundaria). No se considera útil para predecir el resultado en el melanoma desmoplásico.
¿Cuál es el tratamiento para el melanoma desmoplásico?
El tratamiento inicial de un melanoma desmoplásico es la escisión quirúrgica.
- Para el melanoma desmoplásico puro, se puede recomendar un margen de 2 cm de tejido normal, sea cual sea su grosor.
- Para el melanoma desmoplásico mixto, los márgenes siguen las pautas para otras formas de melanoma invasivo (1–2 cm, dependiendo del grosor de Breslow).
Auxiliar radioterapia puede considerarse para melanoma desmoplásico puro, espesor de Breslow> 4 mm, perineural invasión o márgenes quirúrgicos positivos.
Puesta en escena
La estadificación del melanoma significa analizar las características primarias del tumor (incluido el grosor de Breslow y la presencia de ulceración), la propagación del melanoma al ganglios linfáticos, la propagación del melanoma a sitios locorregionales o distantes, y el nivel de lactato deshidrogenasa (LDH).
La mayoría de los especialistas en melanoma se refieren al Comité Estadounidense Conjunto sobre el Cáncer (AJCC) cutáneo pautas de estadificación del melanoma (8th Edición). Se utilizan los mismos criterios de estadificación en todos los melanomas, independientemente de su patrón de crecimiento.
Etapa 0 – melanoma in situ
Nivel 1 – Melanoma delgado <2 mm de espesor
Etapa 2 – Melanoma grueso> 2 mm de grosor o> 1 mm de grosor con ulceración
Etapa 3 – Melanoma diseminado para involucrar ganglios linfáticos locales
Etapa 4 – Distante metástasis han sido detectados
¿Deben extirparse los ganglios linfáticos?
Si los ganglios linfáticos locales se agrandan debido a metastásico melanoma, deben eliminarse por completo. Esto requiere un procedimiento quirúrgico, generalmente en general. anestésico. Si no están agrandados, se pueden analizar para ver si hay una diseminación microscópica del melanoma. La prueba se conoce como biopsia de ganglio centinela.
En Nueva Zelanda, muchos cirujanos recomiendan la biopsia del ganglio centinela para melanomas más gruesos de 1 mm, especialmente en personas más jóvenes. Sin embargo, aunque la biopsia puede ayudar a estadificar el cáncer, no ofrece ninguna ventaja de supervivencia. La necesidad de una biopsia del ganglio centinela es controvertida en la actualidad.
- Con melanoma desmoplásico puro, se informa que el riesgo de afectación ganglionar regional es bajo. Es posible que no se recomiende una biopsia de ganglio linfático centinela.
- Con el melanoma desmoplásico mixto, el riesgo de afectación ganglionar regional es mayor, y las recomendaciones son las mismas que para otros tipos de melanoma invasivo.
Los ganglios linfáticos que contienen melanoma metastásico a menudo aumentan de tamaño rápidamente. Un nodo involucrado generalmente no es sensible y tiene una consistencia firme a dura. Si esto ocurre entre las visitas de seguimiento planificadas, informe a su médico de inmediato.
El melanoma desmoplásico tiene una alta carga mutacional, lo que puede aumentar la posibilidad de respuesta a la inmunoterapia con medicamentos anti-PD-1 / PD-1L como pembrolizumab o nivolumab.
¿Qué sucede en el seguimiento?
El objetivo principal del seguimiento es detectar las recurrencias temprano, pero también ofrece la oportunidad de diagnosticar un nuevo melanoma primario en la primera oportunidad posible.
Las Directrices para el manejo del melanoma de Australia y Nueva Zelanda (2008) hacen las siguientes recomendaciones para el seguimiento de pacientes con melanoma invasivo.
- Autoexamen de la piel
- Los intervalos de seguimiento son preferiblemente semestrales durante cinco años para pacientes con enfermedad en etapa 1, trimestrales o cuatrimestrales durante cinco años para pacientes con enfermedades en etapa 2 o 3, y anualmente después de eso para todos los pacientes.
- Proporcionar educación y apoyo para ayudar al paciente a adaptarse a su enfermedad.
Las citas de seguimiento pueden incluir:
- Una revisión de la cicatriz donde se extrajo el melanoma primario: el melanoma desmoplásico puede reaparecer en el sitio original (local reaparición)
- Una idea de los ganglios linfáticos regionales
- Un examen general de la piel.
- Un examen físico completo
En aquellos con enfermedad primaria más avanzada, el seguimiento puede incluir:
- Exámenes de sangre, incluyendo LDH
- Imágenes: ultrasonidoRayos X Connecticut, Resonancia magnética y MASCOTA escanear.
Por lo general, las pruebas no valen la pena para pacientes con melanoma en Etapa 1 o Etapa 2, a menos que haya signos o síntomas de recurrencia o metástasis de la enfermedad. No se necesitan pruebas de rutina para pacientes sanos que han permanecido bien durante cinco años o más después de la extirpación de su melanoma, en cualquier etapa.
¿Cuál es el panorama?
El riesgo de propagación y muerte final por melanoma invasivo depende de varios factores, pero el principal es el grosor medido del melanoma en el momento de su extirpación quirúrgica. Hay informes contradictorios sobre pronóstico indicadores y resultados para el melanoma desmoplásico, debido a su rareza, diferencias en la interpretación patológica y diferentes diseños / metodología de estudio. Los resultados de los tres estudios se describen a continuación.
- Las tasas de supervivencia general a 5 años fueron mejores para 280 pacientes con localizado melanoma desmoplásico (90%, grosor medio de Breslow 2,5 mm) en comparación con 7767 pacientes con melanoma no desmoplásico (82%, grosor medio de Breslow 1,6 mm).
- Un estudio de 1129 pacientes con melanoma desmoplásico en los Estados Unidos (1992–2007) informó una tasa de supervivencia específica a 5 años del 85% y una supervivencia a 10 años del 80%. La edad avanzada, el sitio anatómico de la cabeza y el cuello y el grosor del tumor> 2 mm, la ulceración, la afectación de los ganglios linfáticos y la no recepción de la cirugía se asociaron con una menor supervivencia.
- Un estudio de 1.735 pacientes con melanoma desmoplásico, también en los Estados Unidos (1988-2006), informó que la supervivencia general a los cinco años era del 65% y que la escisión local amplia se asociaba con una mayor supervivencia. Factores pronósticos tradicionales como el grosor de Breslow, nodal positividad y ulceración no predijeron la supervivencia en este grupo de pacientes.


