¿Qué es infeccioso? paniculitis?
La paniculitis es inflamación dentro de subcutáneo tejido. Tiene una variedad de causas. Una causa infecciosa es más probable en personas con inmunodeficiencia (un sistema inmunitario debilitado).
La inmunodeficiencia puede deberse a una enfermedad, como infección con virus de inmunodeficiencia humana (VIH), o con el uso de medicamentos inmunosupresores (por ejemplo, recetados después de un órgano trasplante) La inmunodeficiencia puede conducir a la infección con inusual organismos y en sitios inusuales, incluida la grasa subcutánea.
Paniculitis infecciosa
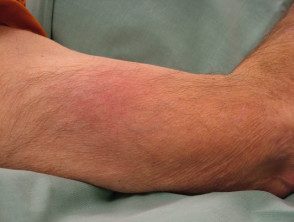
Estafilococo
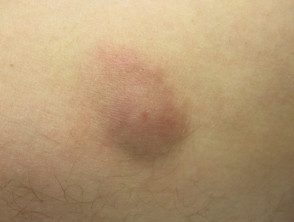
Micobacterias atípicas
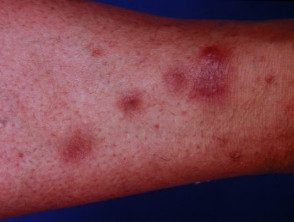
Causa desconocida
¿Cómo se presenta la paniculitis infecciosa?
La paniculitis infecciosa, en general, no tiene características específicas. La presentación clínica depende de:
- El tipo de organismo
- Su virulencia (cuán dañino es)
- La ruta de inoculación
- El estado inmune del individuo.
¿Cómo se hace el diagnóstico de paniculitis infecciosa?
Si bien la historia es importante, el diagnóstico generalmente requiere microbiología y histológico confirmación. En biopsia, la paniculitis más infecciosa causa un patrón lobular de inflamación. Un patrón lobular es inespecífico, aunque a veces hay indicios de que un organismo es responsable. Se requieren cultivos y manchas especiales para distinguirlos.
Bacteriano causas de paniculitis
Común bacterias que causan paniculitis incluyen:
- Streptococcus pyogenes
- Staphylococcus aureus
- Pseudomonas spp.
- Kleibsiella spp.
- Nocardia spp.
- Brucella spp.
La paniculitis bacteriana puede aparecer tanto en inmunocompetentes como en inmunosuprimido individuos. Se puede desarrollar como resultado de la inoculación directa o de la siembra de sistémico infección.
El clasico histopatológico la apariencia es lobular o mixta lobular / septal supurativo paniculitis con fuerte infiltrado de neutrófilos.
La elección del antibiótico depende de la bacteria. Si se desconoce el organismo, a menudo se elige antibiótico de amplio espectro como el ácido amoxicilina-clavulánico.
Paniculitis micobacteriana
Las micobacterias tienen una amplia gama de manifestaciones cutáneas y la paniculitis es poco común. La mayoría de las paniculitis micobacterianas se deben a no tuberculosos o atípico micobacterias Incluyen:
- Mycobacterium chelonae
- Mycobacterium fortuium
- Mycobacterium abcessus
- Complejo Mycobacterium avium-intracellulare
- Mycobacterium marinum
- Mycobacterium leprae (lepra, rara)
- Mycobacterium ulcerans
La paniculitis micobacteriana se observa con mayor frecuencia en inmunocomprometido individuos. Generalmente es el resultado de la propagación a través del torrente sanguíneo, lo que resulta en extendido Lesiones Trauma es el medio habitual de inoculación en individuos con un sistema inmune normal y da como resultado un solo lesión.
Histología demuestra paniculitis lobular, a veces con granuloma formación. Las tinciones Zeihl-Neelson, auramina-rodamina o Fite-Faraco son tinciones micobacterianas especializadas que ayudan a resaltar el organismo. Los cultivos son más sensibles y permiten una identificación precisa de las especies micobacterianas, pero pueden tomar muchas semanas. ADN sondas y ADN PCR son formas rápidas de identificación de especies.
Los regímenes de tratamiento son específicos para las especies de micobacterias. El tratamiento generalmente continúa durante 6 a 12 meses o al menos 6 a 8 semanas después de la resolución clínica.
| Microorganismo | Primera linea | Otras Consideraciones |
|---|---|---|
| M. chelonae | Claritromicina + ciprofloxacina / doxiciclina | Quirúrgico desbridamiento Doble antimicrobiano terapia |
| M. fortuitum | Amikacina + ciprofloxacina / doxiciclina | Desbridamiento quirurgico Terapia antimicrobiana dual |
| M. absessus | Claritromicina + amikacina / cefoxitina | Desbridamiento Quirúrgico /excisión |
| M. marinum | Etambutol + rifampicina o doxiciclina | Desbridamiento quirurgico |
| M. avium-intracellulare | Etambutol + claritromicina + rifampicina | Escisión quirúrgica |
Paniculitis micótica
La paniculitis fúngica se puede separar en diseminado enfermedad o micosis subcutánea clásica.
- Una infección micótica diseminada afecta a individuos inmunocomprometidos muy mal, que se presentan con inflamación subcutánea inflamada múltiple. nódulos.
- La micosis subcutánea clásica se desarrolla en individuos sanos como un solo nódulo en la parte inferior de la pierna y luego se convierte en un úlcera o absceso eso no responde a los antibióticos.
Biopsia fúngica cultura y se requieren tinciones histológicas específicas (procedimiento impregnado de plata y ácido periódico de Schiff) para hacer el diagnóstico.
El tratamiento de la paniculitis micótica depende de la identificación del organismo.
- Las infecciones por hongos diseminadas conllevan una alta mortalidad y requieren un tratamiento antimicótico de larga duración a menos que el sistema inmunitario se reconstituya.
- La micosis subcutánea clásica es extremadamente difícil de curar y se requiere una larga duración del tratamiento antifúngico a menudo precedida de una escisión quirúrgica completa.
| Características de las infecciones fúngicas profundas. | ||
|---|---|---|
| Enfermedad fúngica diseminada | Micosis subcutánea clásica | |
| Organismos causales | Candida spp, Aspergillus spp, Fusarium, Histoplasma. | EsporotricosisSporothrix schenckii), eumicetoma (Madurella mycetomatis), cromoblastomicosis (Phialophora verrocossa, Fonsecaea pedrosi y F. compacta) |
| Características del paciente | Individuos inmunosuprimidos | Un individuo sano directamente inoculado por suelo, planta o madera |
| Manifestaciones clínicas | Múltiple inflamatorio lesiones subcutáneas Individuo muy mal |
Nódulo subcutáneo de crecimiento lento único lata descarga pus e invadir tejidos profundos |
| Histología | Paniculitis lobular sin vasculitis | Paniculitis lobular sin vasculitis Ocasionalmente, granuloma supurativo. |
| administración | La terapia puede incluir itraconazol o anfotericina B (durante meses) Es posible que se necesite una escisión quirúrgica para algunas lesiones. |
Necesidades de eumicetoma escisión amplia y ketoconazol (meses) La cromoblastomicosis y la esporotricosis se tratan con itraconazol o terbinafina (meses). |
Paniculitis viral
La literatura médica sobre paniculitis viral se limita a unos pocos informes de casos. Se ha informado que el citomegalovirus (CMV) causa paniculitis en un paciente inmunocomprometido.

