Que es vasculitis?
La vasculitis es un trastorno en el que hay inflamación. vasos sanguineos. Estos pueden incluir capilares, arteriolas, vénulas y linfáticos.
- Hay una amplia variedad de presentaciones clínicas.
- Hay varios tipos de cutáneo vasculitis
-
La vasculitis cutánea se asocia con sistémico vasculitis en una minoría de pacientes.
¿Qué es una vasculitis de vasos pequeños?
La vasculitis de vasos pequeños es la forma más común de vasculitis que afecta las arteriolas y las vénulas.
- En la piel, la vasculitis de vasos pequeños se presenta con palpable púrpura.
- La vasculitis cutánea de vasos pequeños puede ser idiopático/ /primarioo secundario a infección, droga o enfermedad.
- Puede ser neutrofílico, linfocitico o granulomatoso en histopatología.
La vasculitis de vasos pequeños también se llama vasculitis de vasos pequeños del complejo inmunitario. El termino hipersensibilidad La vasculitis se usa para la vasculitis cutánea de vasos pequeños debido a una droga o infección conocida.
Hay tipos particulares de vasculitis de vasos pequeños que se presentan con signos cutáneos similares y deben considerarse en el diagnóstico diferencial.
-
Púrpura de Henoch-Schönlein
- Agudo hemorrágico edema de la infancia
- Urticaria vasculitis
- Vasculitis inducida por el ejercicio
-
Poliarteritis nodosa (que también afecta a los vasos medianos)
- Eritema elevatum diutinum
- Maligno atrófica papulosis (enfermedad de Degos)
- Recurrente cutáneo necrotizante eosinofílica vasculitis
-
ANCAvasculitis asociada:
- Microscópico poliangeítis
- Granulomatosis eosinofílica con poliangeítis (Churg-Strauss)
- Granulomatosis con poliangitis
- Linfomatoide granulomatosis
¿Quién contrae vasculitis cutánea de vasos pequeños?
La vasculitis cutánea de vasos pequeños afecta principalmente a adultos de todas las razas mayores de 16 años. Los niños tienen más probabilidades de tener púrpura de Henoch-Schönlein, un signo vasculítico distintivo síndrome asociado con depósitos de IgA en la piel y los riñones.
La vasculitis cutánea secundaria de vasos pequeños a menudo afecta a las personas mayores, porque tienen más probabilidades de tener enfermedades y medicamentos (solos o en combinación) que son posibles causas de vasculitis.
¿Qué causa la vasculitis de vasos pequeños?
Muchos insultos diferentes pueden causar un idéntico inflamatorio respuesta dentro del vaso sanguíneo pared. Se proponen tres mecanismos principales.
- Lesión directa a la pared del vaso por bacterias o virus
- Lesión indirecta por activación de anticuerpos
- Lesión indirecta por activación de complemento, un grupo de proteínas en la sangre y fluidos tisulares que atacan infecciones y cuerpos extraños.
La vasculitis puede ser provocada por uno o más factores. En el pasado, se observaba con frecuencia con la administración de antisueros (suero enfermedad), pero ahora es más frecuente debido a drogas, infecciones y enfermedades. En la mayoría de los casos, no se encuentra una causa subyacente
Drogas
Las drogas son frecuentemente responsables de la vasculitis cutánea de vasos pequeños, particularmente en asociación con infección, malignidad o autoinmune trastornos El inicio de la vasculitis suele ocurrir entre 7 y 10 días después de la introducción de un nuevo medicamento, como:
- Antibióticos
- Diuréticos tiazídicos
- Fenitoína
- Alopurinol
- Anticoagulantes orales, como warfarina y cumarina.
-
No esteroideo antiinflamatorio drogas (AINE)
Los alimentos y los aditivos alimentarios, por ejemplo, la tartrazina, son causas poco frecuentes de vasculitis.
Infección
Los ejemplos de infecciones asociadas con vasculitis cutánea de vasos pequeños incluyen:
- Bacteriano infección: Streptococcus pyogenes, bacteriana endocarditis
-
Infección viral: hepatitis B, hepatitis C (causando crioglobulinemia), virus de inmunodeficiencia humana (VIH) y hemorrágica fiebre (p. ej., dengue).
Enfermedades
Cáncer se encuentra en menos del 5% de los pacientes con vasculitis cutánea de vasos pequeños. Se cree que la malignidad conduce a más anticuerpos circulantes y viscoso proteínas que pueden formar lodo dentro de pequeños vasos sanguíneos.
Trastornos autoinmunes como lupus eritematoso sistémico (LES), dermatomiositis y reumatoide. artritis se caracterizan por anticuerpos circulantes que se dirigen a los tejidos del individuo. Algunos de estos anticuerpos pueden atacar los vasos sanguíneos, lo que resulta en vasculitis.
¿Por qué la vasculitis de vasos pequeños favorece la parte inferior de las piernas?
La razón principal por la que la vasculitis afecta la parte inferior de la pierna es la reducción del flujo sanguíneo porque esto conduce a declaración de mediadores de inflamación en la pared de los vasos sanguíneos. Los factores contribuyentes incluyen:
- Estasis: acumulación de gravedad y disminución del flujo sanguíneo en la parte inferior de las piernas
- El alto contenido de grasa de los muslos y las nalgas en relación con las áreas más delgadas.
- Fármacos vasoconstrictores, como los betabloqueantes.
- Venas varicosas
- Inadecuado arterial suministro de sangre a las piernas (periférico vascular enfermedad)
- Clima frío
- Alta viscosidad de la sangre que provoca la sedimentación de las células sanguíneas.
- Precipitación de crioglobulinas
- Fibrina Deposición bloqueando los vasos sanguíneos.
¿Cuáles son las características clínicas de la vasculitis de vasos pequeños?
Las características clínicas de la vasculitis por hipersensibilidad incluyen:
- Participación prominente de la parte inferior de las piernas con menos lesiones en proximal sitios
- Púrpura palpable (púrpura, nopalidez pápulas y placas)
- Algunas veces, petequias y equimosis
- No purpúrico eritematoso o urticaria-me gusta cura, máculas y pápulas
- Hemorrágico bullas, necrosis y superficial ulceración
- Local pruritodolor ardiente e hinchazón
- Síntomas sistémicos variables con fiebre, dolores articulares, linfadenopatía y malestar gastrointestinal.
El agudo inicial erupción de vasculitis de vasos pequeños generalmente desaparece en 2 a 3 semanas, pero los cultivos de lesiones pueden reaparecer durante semanas a varios meses, y la vasculitis de hipersensibilidad rara vez puede volverse recurrente o crónico.
Vasculitis cutánea de vasos pequeños
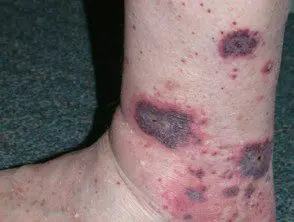
Vasculitis cutánea
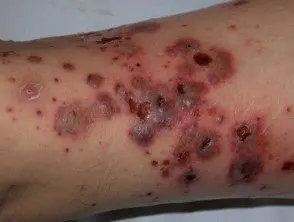
Vasculitis cutánea
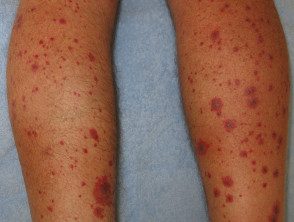
Vasculitis por hipersensibilidad
Complicaciones de la vasculitis de vasos pequeños.
Las complicaciones más graves de la vasculitis de vasos pequeños se observan con sus formas sistémicas, como la enfermedad renal asociada con la púrpura de Henoch-Schönlein.
La ulceración local por vasculitis cutánea de vasos pequeños puede conducir a:
-
Infección de la herida o celulitis
- Ulceración crónica de la pierna
- Cicatriz formación.
¿Cómo se diagnostica la vasculitis cutánea de vasos pequeños?
El diagnóstico clínico de una vasculitis cutánea aguda de vasos pequeños es generalmente sencillo.
La historia y el examen minuciosos son esenciales para determinar si los síntomas y signos están confinados a la piel, o si puede haber una afectación sistémica, y para establecer una causa.
La vasculitis cutánea de vasos pequeños se confirma con un punzón de 4 mm. biopsia de un purpúrico temprano pápula, idealmente presente durante 24–48 horas. La histopatología revela neutrófilos alrededor de arteriolas y vénulas, y fibrinoide necrosis (fibrina dentro o dentro de la pared del vaso). Puede haber extravasada glóbulos rojos, leucocitoclasis (neutrófilos rotos dentro de la pared del vaso) y signos de una enfermedad subyacente.
Directo inmunofluorescencia (DIF) de un lesión menos de 24 horas de edad a menudo revela inmunoglobulinas y complemento.
- Perivascular La IgA es característica de la púrpura de Henoch-Schönlein
- La IgM perivascular sugiere crioglobulinemia o artritis reumatoide.
- Las inmunoglobulinas de interfaz pueden ser un firmar del lupus eritematoso sistémico
- El DIF a menudo es negativo en la poliarteritis nodosa cutánea y la vasculitis positiva a ANCA
Se solicitan pruebas de detección para identificar cualquier causa subyacente y determinar el grado de afectación de los órganos internos. La historia y los síntomas pueden sugerir estos. Los pacientes deben tener:
- Análisis de orina, en busca de proteínas, sangre y moldes glomerulares
- Conteo sanguíneo completo, función hepática y renal
Las pruebas adicionales pueden incluir:
- Anti-nuclear anticuerpos (ANA), nuclear extraíble antígeno perfil (ENA)
- Anticuerpos anti-estreptocócicos, virus de inmunodeficiencia humana (VIH), hepatitis B y C serología
- Niveles de complemento sérico
- Proteínas y inmunoglobulina electroforesis
- Crioglobulinas
- Citoplasma de neutrófilos anticuerpo (ANCA)
- Radiografía de tórax si los síntomas sugieren enfermedad pulmonar
Si una pantalla inicial indica una anormalidad o hay sospecha clínica de una extendido proceso vasculítico, se solicitarán más investigaciones. La mayoría de los pacientes que se presentan con púrpura palpable tienen vasculitis cutánea de vasos pequeños primaria y no se encuentra ninguna causa subyacente a pesar de las extensas investigaciones.
¿Cuál es el tratamiento para la vasculitis cutánea de vasos pequeños?
En la mayoría de los pacientes que presentan el primer episodio de vasculitis aguda de vasos pequeños, las medidas generales son todo lo que se requiere para mantener al paciente cómodo hasta que la erupción se resuelva espontáneamente.
- Si se encuentra una causa subyacente, retire el desencadenante (por ejemplo, suspenda el medicamento) y trate las enfermedades asociadas
- Descanso: el ejercicio a menudo induce nuevas lesiones
- Aplique compresión y eleve las extremidades afectadas.
- Use analgésicos simples y AINE para el dolor.
- Protege la piel frágil de las lesiones.
- Aplicar emolientes para aliviar la sequedad y la picazón
-
Vestir úlceras
- Tratar la infección bacteriana secundaria.
Vasculitis cutánea de vasos pequeños grave, recurrente o crónica
Medicamentos utilizados para controlar La vasculitis cutánea no se ha sometido a ensayos aleatorios. Se recomiendan en vasculitis aguda cuando se ulceran y en enfermedad sintomática recurrente o crónica. Incluyen:
-
Corticosteroides: prednisona 0.5 mg / kg / día durante 1–2 semanas, disminuyó gradualmente durante 3–6 semanas
-
Colchicina: 0.5 o 0.6 mg bd
-
Dapsona: 50–100 mg diarios.
Otros tratamientos reportados como útiles en al menos algunos casos incluyen:
- Hidroxicloroquina
- Minociclina
- Moduladores inmunes: metotrexato, azatioprina, micofenolato, ciclosporina
- Rituximab
-
Inmunoglobulina intravenosa.
Si la vasculitis cutánea es una manifestación de vasculitis sistémica, se requiere el tratamiento del trastorno sistémico.
¿Cómo se puede prevenir la vasculitis cutánea de vasos pequeños?
Los brotes de vasculitis cutánea de vasos pequeños se pueden minimizar mediante el descanso, la compresión y la elevación de la parte inferior de las piernas.
Una vez que se identifica un medicamento como la causa de la vasculitis de vasos pequeños, el paciente debe evitarlo de por vida. Por lo general, no es posible prevenir otras formas de vasculitis.
¿Cuál es el pronóstico para la vasculitis de vasos pequeños?
La vasculitis cutánea idiopática / primaria de vasos pequeños es autolimitada. La mayoría de los casos se resuelven en un período de semanas a meses. Cuando la causa es una enfermedad subyacente, la vasculitis puede reaparecer a intervalos variables después del episodio inicial.
Es común una decoloración naranja-marrón de la piel debido a hemosmosina depósito para persistir durante semanas o meses después de que la enfermedad inflamatoria se haya asentado.
los pronóstico de vasculitis sistémica es dependiente sobre la gravedad de la participación de otros órganos. Si la vasculitis afecta los riñones, los pulmones o el cerebro, puede ser mortal.

