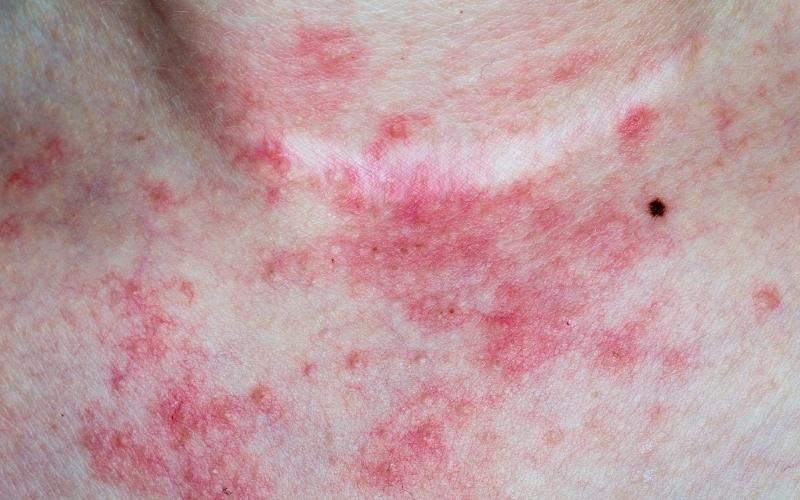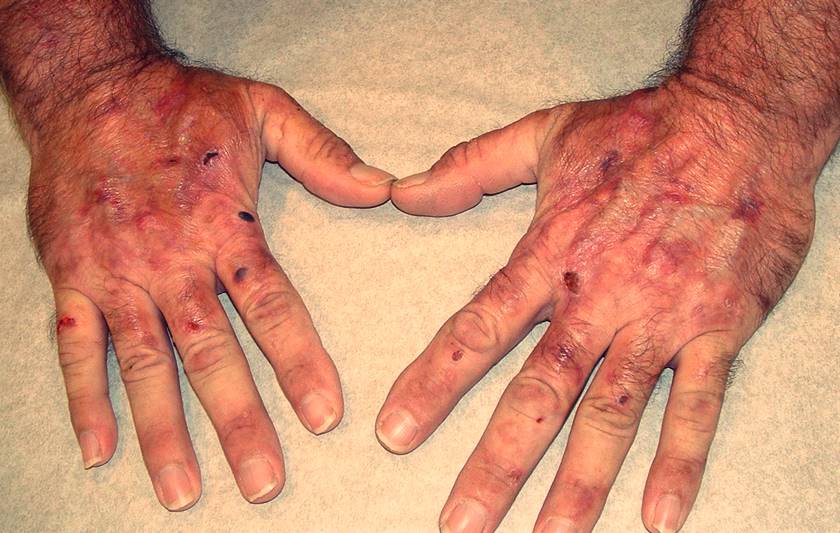
El conocimiento de la Terapia Fotodinámica ayuda a entender cómo la luz daña a las personas con porfirias y la importancia de protegerse de ella.
Una tarde, mientras estaba en consulta, un joven paciente vino a verme con su padre. El paciente tenía una porfiria, una extraña enfermedad, pero después charlando con ellos, me di cuenta de que mi dedicación durante años a la terapia fotodinámica podría ayudar a estos pacientes. Y esta es la razón por la que escribo este texto en mi blog. Espero que les sea útil.
Las porfirias son enfermedades raras y se caracterizan por una fotosensibilidad exagerada (daño solar).
Los dermatólogos han “copiado” este mecanismo en Terapia fotodinámica (TFD) para producir una fototoxicidad ubicada en lesiones tumorales y momentáneas, que, aplicando una fuente de luz adecuada, nos posibilita destruir los tumores de forma selectiva y sin cirugía.
Logramos esta fotosensibilización aplicando cremas que producen acumulación de protoporfirina IX (PpIX) en las celdas seleccionadas. PpIX es el actor en cuestión y la sustancia que causa daño intracelular en pacientes con porfiria.
Estos pacientes sufren en sus células de alteración en la vía de síntesis de porfirinas, una vía que comprende varios pasos, que cuando se alteran al final de la vía, producen acumulación de PpIX y metabolitos cercanos.
Esta acumulación provoca dolor en la piel con la exposición al sol (“fuego helado en la piel”), picor, enrojecimiento, ampollas, edema e inclusive pérdida de sustancia en formas graves. Estos síntomas además pueden aparecer con luces artificiales.
¿Qué son las porfirias y por qué ocurren?
Las porfirias son un grupo de al menos nueve trastornos metabólicos genéticos descrito en la vía de síntesis del hemo. El hemo es la mitad de la hemoglobina, junto con la globina. Esta molécula es responsable de transportar oxígeno en la sangre dentro del glóbulo rojo o eritrocito.
El grupo hemo se sintetiza parte en el hígado y parte en el eritrocito, por ello las porfirias se clasifican, según el mecanismo que se altere, en hepáticas y eritropoyéticas (eritrocitos o hematíes).
Además hay porfirias no genético, adquirido por insuficiencia hepática o toxicidad (1). Uno bien conocido es la toma de tetraciclinas (antibióticos) orales en algunos pacientes muy susceptibles.
Clasificación de las porfirias según el órgano en el que se sintetizan las porfirinas anormales
- Eritrepoyético
- Porfiria eritropoyética congénita (PEC)
- Protoporfiria eritropoyética (EPP)
- Hepático
- Porfiria cutánea previa (PCT)
- Porfiria hematoeritropoyética (PHE)
- Porphyria variegata (PV)
- Coproporfiria hereditaria (CPH)
- Porfiria aguda intermitente (AIP)
- Porfiria por deficiencia de ALA deshidratasa (Pd-ALAD)
¿Qué tan comunes son las porfirias?
Las porfirias se consideran enfermedades raras. En los Estados Unidos, impactan a menos de 200.000 personas.
En Europa, la prevalencia de las tres formas más comunes de porfiria, cutánea tardía, aguda intermitente y eritropoyética, es de 1 en 10.000, 1 en 20.000 y 1 en 75.000, respectivamente.
La porfiria eritropoyética congénita, además llamada enfermedad de Günther, es extremadamente rara, con una incidencia aproximada de 1 por millón de habitantes.
los Porfiria europea Nework ,una página muy recomendada si se quiere profundizar en el tema y buscar especialistas en porfirias en Europa, estima unos 335 pacientes diagnosticados en 3 años en 11 países (1,2).
¿Cómo se manifiesta una porfiria?
La fotosensibilidad aparece en todas las porfirias excepto en la porfiria aguda intermitente y la porfiria por deficiencia de ALA-deshidratasa. Esta fotosensibilidad se manifiesta de dos formas (1):
- Síndrome de fotosensibilidad aguda: se trata de dolor, sensación de ardor y picor con la exposición al sol. Luego, aparecen enrojecimiento y edema de la piel, como una quemadura solar desproporcionada. Esta imagen se debe a la acumulación de PpIX en las células.
- Síndrome de fragilidad de la piel: no es tan agudo, está larvado, y se trata de la aparición de erosiones, ampollas y quistes en la piel con mínimo traumatismo o exposición solar.
¿Existe un mecanismo común en las porfirias y la terapia fotodinámica?
Si existe. En un estudio hecho público en 2016 sobre cultivos de neuronas, descubrieron que el mecanismo común es a través de canales iónicos (TRPA1 y TRPV1) que producen daño celular a través de la activación de PpIX con luz ultravioleta y azul (3).
Sugieren así la oportunidad terapéutica de usar medicamentos que bloquean estos canales para evitar el dolor en la exposición al sol y daños en la piel
¿Cómo se diagnostica la porfiria?
El diagnóstico se realiza bajo sospecha de síntoma del paciente y por determinación de porfirinas en sangre, orina o heces.
PpIX emite fluorescencia cuando se acumula en las células, y si iluminamos con un luz de madera o luz negra, ampliamente utilizado para el diagnóstico en dermatología, los dientes de los pacientes son de color rojo fluorescente (eritrodoncia).
Este es exactamente el método que utilizamos para confirmar que PpIX se ha acumulado en las células que deseamos cuando hacemos Terapia Fotodinámica y lo llamamos: “Diagnóstico de fluorescencia” (4). Ver siguiente imagen:
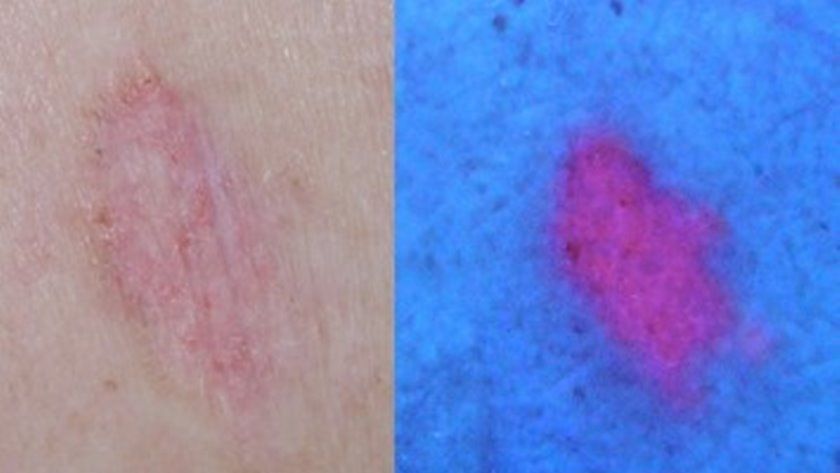
Esta imagen muestra un epitelioma de células basales y cómo después de inducir protoporfirina IX en su interior, al iluminarse con la luz de Wood, se aprecia la fluorescencia rojo-rosa por su acumulación.
¿Cómo se pueden evitar la activación de PpIX y el daño cutáneo porfirina?
Para entenderlo mejor lo explico en la siguiente imagen:
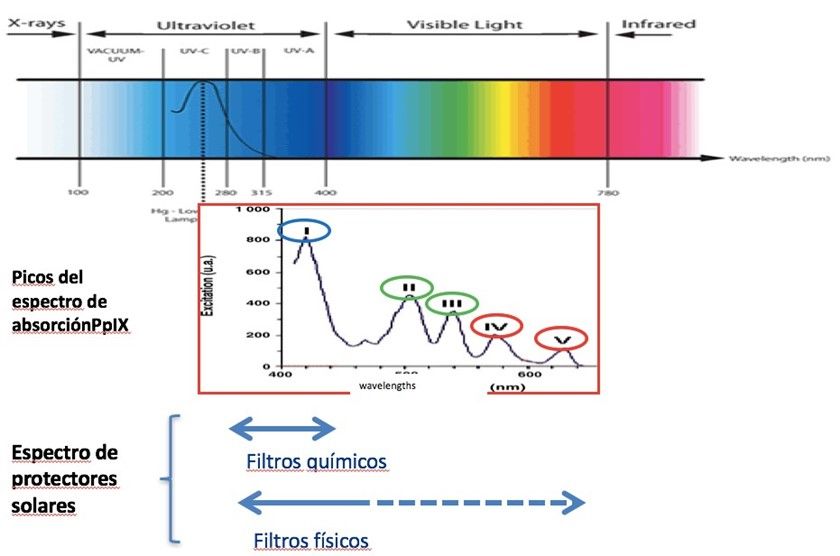
La parte de arriba muestra el espectro de radiación electromagnética, donde podemos ver a medida que aumenta la longitud de onda:
A) Luz ultravioleta
El que daña la piel y produce lesiones cancerígenas y precancerosas. Se divide en:
1. Ultravioleta A (UVA): el que nos pone morenos. 400 a 315 nanómetros (nm)
dos. Ultravioleta B (UVB): el que nos quema y más relacionado con el cáncer de piel. De 315 a 280 mn.
3. Ultravioleta C (UVC): 280 a 100 nm. Tampoco es bueno, pero por su longitud de onda llega poco al suelo y penetra poco en la piel.
B) Espectro visible
Lo que vemos, los colores. Es una variedad.
1. Azul: 380 a 427 nm.
dos. Verde: de 497 a 570 nm.
3. Amarillo: 570 a 580 nm.
Cuatro. rojo: De 600 a 780 mn.
C) Infrarrojos
1. Más de 800 nm, ya no actúa como fuente de fotoestimulante.
A continuación se muestra el espectro de absorción de la protoporfirina IX (PpIX), que se divide en:
A) Banda de Soret
El más tóxico, debido a que es el más alto del gráfico. En el rango ultravioleta.
B) Cuatro bandas Q
Menos tóxico, que va del azul al rojo.
¿Cuándo causa la luz el mayor daño en las personas con porfirias?
El daño que provoca la porfirina en la piel cuando se expone al sol se produce principalmente cuando el PpIX coincide con (5,6):
- La gama ultravioleta y la gama azul: es el más tóxico (alrededor de 400-420 nm)
- Luz roja: 600-630nm: ¿Por qué más está en una banda menos tóxica? Debido a que cuanto mayor es la longitud de onda, mayor es la penetración en la piel. La luz roja penetra de 1 a 2 mm en la piel y, de este modo, hace más daño que la luz verde o amarilla cuando hay una acumulación de ppIX.
Conclusiones: importancia de la protección contra la luz solar y otras fuentes
La última línea muestra cómo Protectores solares bloqueando el espectro electromagnético. Con esto ya llegamos a las dos principales conclusiones de cómo NO activar el PpIX:
A) Deberías utilizar un protector solar físico-químico (la mayoría en el mercado) o puro físico, protege de todo el espectro. Es esencial verificar que no estamos utilizando un filtro solo químico.
B) Otras fuentes de luz pueden promover el PpIX, con menor intensidad pero recuerda las luces LED (televisión, lámparas), la luz que pasa por la ventana (mayoritariamente UVA) u otras exposiciones lumínicas. Son leves, pero sumados pueden activar PpIX.
Espero no haber sido muy técnico y haber llegado a los lectores. Entiendo que el conocimiento del mecanismo es fundamental, puesto que en general los dermatólogos insisten en la protección contra los rayos ultravioleta, pero en el caso de las porfirias es algo más complicado.
Referencias
1 Ramanujam V. Diagnóstico porfiria-Parte 1: Una breve descripción de las porfirias. Protocolos Curr Hum Genet 2015; 86: 1-26.
3 Babes y col. La fotosensibilización en las porfirias y la terapia fotodinámica conlleva TRPA1 y TRPV1. J Neurscience 2016; 36: 5264-5278.
4 Fernández-Guarino M. Estudio retrospectivo, descriptivo, observacional del tratamiento de las queratosis actínicas diversos con metil aminolevulinato tópico y luz roja: resultados en la práctica clínica y correlación con la imagen de fluorescencia. Actas Dermosifiliogr 2008; 10: 779-787.
5 Heerfort IM. La protoporfirina IX en la piel medida de forma no invasiva predice la fotosensibilidad en pacientes con protoporfiria eritropoyética. BJ Dermatol 2016; 175: 1284-1289.
6 Teramura T. Prevención de la fotosentibilidad con protección adaptada al espectro de acción para la protoporfiria eritropoyética. J Dermatol 2018; 45: 145-149.